Cholangite sclérosante primitive

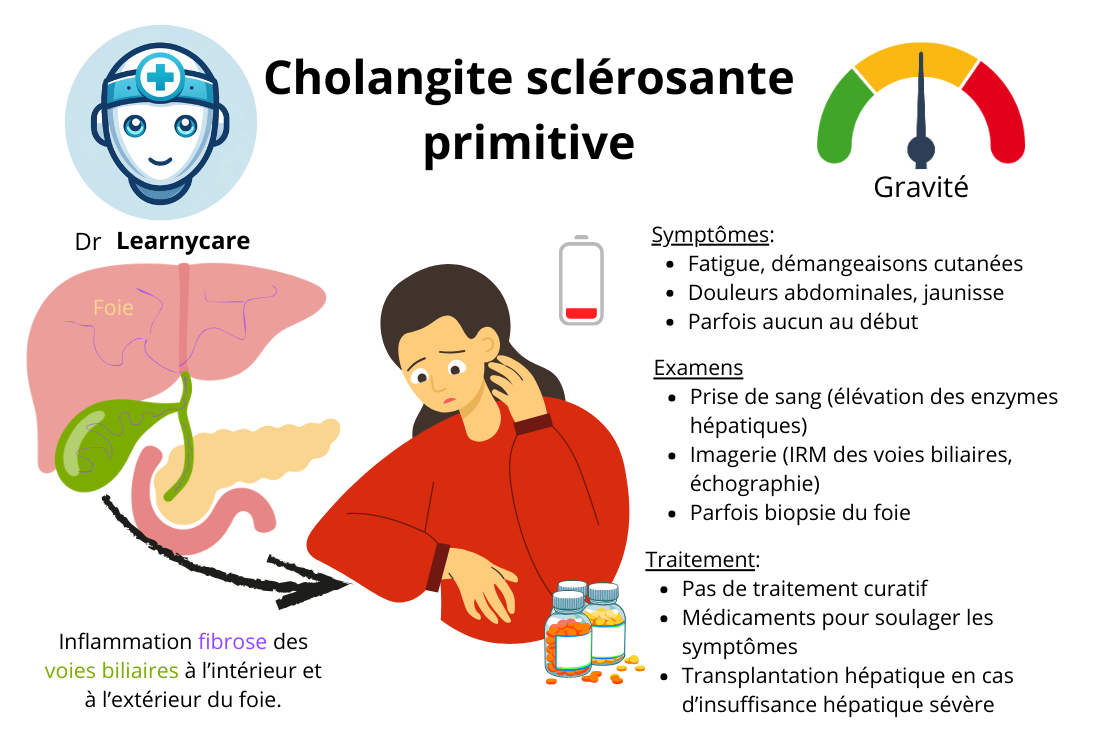
La cholangite sclérosante primitive est une maladie inflammatoire chronique qui affecte les voies biliaires, lesquelles jouent un rôle crucial dans l’élimination de la bile du foie vers l’intestin. Cette affection se caractérise par une inflammation et une fibrose progressive des voies biliaires, ce qui entraîne leur obstruction et leur rétrécissement. Au fil du temps, cela peut provoquer une altération de la fonction hépatique et des complications graves, telles que la cirrhose et le cancer des voies biliaires. La cholangite sclérosante primitive est une maladie complexe et encore mal comprise, mais sa prise en charge précoce et appropriée est essentielle pour ralentir sa progression et améliorer la qualité de vie des patients. Dans cet article, nous explorerons les aspects clés de la cholangite sclérosante primitive, y compris ses causes, ses symptômes, ses méthodes de diagnostic et ses options de traitement.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
La cholangite sclérosante primitive (CSP) est une maladie chronique qui affecte les voies biliaires, lesquelles sont responsables du transport de la bile produite par le foie vers l’intestin. Dans le cas de la CSP, les voies biliaires deviennent enflammées et subissent un processus de fibrose, ce qui entraîne leur rétrécissement et leur obstruction progressive.
Explications
La cause exacte de la CSP demeure inconnue, bien que des recherches suggèrent qu’elle pourrait être liée à une réaction auto-immune, dans laquelle le système immunitaire du corps attaque les voies biliaires. La maladie est plus fréquente chez les hommes que chez les femmes, et elle est souvent associée à d’autres affections auto-immunes telles que la colite ulcéreuse.
 Diagnostic
Diagnostic
Les personnes concernées
Les recherches sur la cholangite sclérosante primitive (CSP) montrent une prédominance chez les hommes, qui représentent environ deux tiers des cas. Bien que la maladie puisse survenir à tout âge, elle est le plus souvent diagnostiquée chez les individus âgés d’environ 40 ans. Cependant, il est important de noter que la CSP peut également affecter les enfants.
Parmi les facteurs de risque associés à la CSP, les maladies inflammatoires chroniques de l’intestin jouent un rôle significatif. En effet, environ 66% des patients atteints de CSP présentent également une colite ulcéreuse ou la maladie de Crohn. Cette association suggère une corrélation entre ces affections auto-immunes, bien que les mécanismes exacts ne soient pas encore entièrement compris.
Les symptômes
L’histoire de la cholangite sclérosante primitive (CSP) est souvent marquée par une phase asymptomatique, où les patients ne présentent pas de symptômes apparents. Cela rend le diagnostic de la maladie plus difficile, car elle peut passer inaperçue pendant une période prolongée. Cependant, même en l’absence de symptômes, l’inflammation et la fibrose des voies biliaires progressent lentement.
Lorsque des symptômes se manifestent, ils peuvent être non spécifiques et varier d’un individu à l’autre. Les symptômes généraux tels que la fatigue sont souvent présents et peuvent être attribués à l’inflammation chronique et à la dysfonction hépatique associées à la CSP.
Au niveau digestif, les patients peuvent ressentir des douleurs modérées dans la région située sous les côtes du côté droit de l’abdomen.
L’ictère, ou jaunisse, est un autre symptôme fréquent de la CSP. Il est caractérisé par une coloration jaune de la peau et du blanc des yeux, résultant de l’accumulation de bilirubine, un pigment biliaire, dans le corps. L’ictère est le résultat d’une obstruction partielle des voies biliaires due à l’inflammation et à la fibrose.
Il est important de noter que les symptômes de la CSP peuvent varier en intensité et en durée d’un individu à l’autre. Certains patients peuvent présenter des symptômes légers et intermittents, tandis que d’autres peuvent éprouver une détérioration plus rapide de leur état de santé. Un diagnostic précoce et une prise en charge appropriée sont essentiels pour ralentir la progression de la maladie et minimiser les complications.
Les complications
La cholangite sclérosante primitive (CSP) peut évoluer vers le développement d’une cirrhose hépatique. La cirrhose est caractérisée par une cicatrisation progressive du tissu hépatique, entraînant une altération de la structure normale de l’organe et une diminution de sa fonction.
La fibrose des voies biliaires dans la CSP peut entraîner une obstruction progressive de la circulation biliaire, ce qui peut causer des lésions et une inflammation chronique du foie. Au fur et à mesure que la maladie progresse, la capacité du foie à effectuer ses fonctions essentielles, telles que la filtration du sang, la synthèse de protéines et la métabolisation des substances toxiques, peut être compromise.
La cirrhose peut avoir de nombreuses complications potentielles, notamment :
- Insuffisance hépatique : lorsque la fonction hépatique est gravement altérée, cela peut entraîner une insuffisance hépatique, où le foie n’est plus capable d’assurer ses fonctions essentielles.
- Hypertension portale : la cirrhose peut entraîner une augmentation de la pression dans les veines du système porte, appelée hypertension portale. Cela peut conduire à des complications telles que des varices œsophagiennes, des hémorragies digestives et une accumulation de liquide dans l’abdomen (ascite).
- Carcinome hépatocellulaire : les personnes atteintes de cirrhose ont un risque accru de développer un carcinome hépatocellulaire, un type de cancer du foie.
Il est essentiel de surveiller de près la progression de la maladie et de traiter les complications de la cirrhose de manière appropriée. La transplantation hépatique peut être envisagée chez les patients atteints de CSP avancée avec une cirrhose décompensée ou en cas de développement de complications graves.
Les examens
La biologie joue un rôle essentiel dans le diagnostic de la cholangite sclérosante primitive (CSP). Les résultats des tests sanguins peuvent révéler des anomalies caractéristiques de la maladie. Voici quelques éléments de la biologie associés à la CSP :
- Cholestase : les enzymes hépatiques telles que les phosphatases alcalines (PAL) et la gamma-glutamyltransférase (GGT) sont souvent élevées en raison de l’obstruction des voies biliaires dans la CSP, entraînant une accumulation de bile dans le foie.
- pANCA (Anticorps anticytoplasme des polynucléaires neutrophiles) : ces auto-anticorps sont présents dans 20 à 80 % des cas de CSP. Leur présence peut aider à distinguer la CSP d’autres maladies hépatiques.
- Facteur anti nucléaire (FAN) : dans environ 50 % des cas, des auto-anticorps dirigés contre les composants nucléaires peuvent être détectés dans le sang des patients atteints de CSP.
L’imagerie joue également un rôle important dans le diagnostic de la CSP. L’échographie hépatique peut révéler des anomalies des voies biliaires extra et/ou intra hépatiques, telles que leur dilatation ou leur rétrécissement.
La cholangio IRM est une technique d’imagerie plus avancée qui permet de visualiser de manière détaillée les voies biliaires extra et/ou intra hépatiques. Elle peut montrer des signes d’atteinte, tels que des sténoses ou des rétrécissements des voies biliaires.
Le cathétérisme rétrograde consiste en l’introduction d’une sonde dans les voies biliaires afin de réaliser des examens et des prélèvements plus précis. Il peut être utilisé pour évaluer l’étendue de l’atteinte des voies biliaires dans la CSP.
Dans certains cas, une biopsie hépatique peut être réalisée pour confirmer le diagnostic de CSP. Cependant, il est important de noter que la cholangite fibreuse et oblitérante, une caractéristique typique de la CSP, peut être absente dans environ 66 % des cas, rendant la biopsie hépatique moins fiable pour le diagnostic de la maladie.
Ces différents examens biologiques et d’imagerie aident à établir un diagnostic précis de la CSP et à exclure d’autres affections hépatobiliaires.
Autres examens
pour le bilan du foie dans le suivi de la cholangite sclérosante primitive (CSP), certains examens complémentaires peuvent être réalisés, notamment :
- Dosage du TP (temps de prothrombine) et du facteur V : ces tests sanguins permettent d’évaluer la coagulation et le bon fonctionnement du foie. Une diminution du TP ou du facteur V peut indiquer une altération de la fonction hépatique.
- Échographie hépatique : cet examen d’imagerie permet de visualiser la structure du foie et de détecter d’éventuelles anomalies, telles que des signes de cirrhose ou de sténose des voies biliaires. L’échographie hépatique est souvent utilisée comme outil de dépistage initial et peut être réalisée périodiquement pour surveiller l’évolution de la CSP.
Concernant la coloscopie, elle peut être recommandée pour rechercher une éventuelle maladie inflammatoire de l’intestin (MICI) associée à la CSP. Les MICI, telles que la maladie de Crohn, ont été identifiées comme facteurs de risque pour le développement de la CSP. La coloscopie permet d’évaluer l’état du côlon, de détecter d’éventuelles inflammations ou lésions et de confirmer la présence d’une MICI.
Il est important de souligner que la prise en charge et le suivi de la CSP sont généralement réalisés par une équipe médicale spécialisée, telle qu’un hépatologue ou un gastro-entérologue. Les examens complémentaires peuvent varier en fonction de chaque cas et des recommandations spécifiques de prise en charge.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge de la cholangite sclérosante primitive (CSP) implique une collaboration entre différents professionnels de santé. Voici les acteurs clés de la prise en charge de la CSP :
- Professionnels de santé de ville : les professionnels de santé de ville, tels que les médecins généralistes, peuvent jouer un rôle important dans l’orientation et les premiers conseils donnés aux patients présentant des symptômes suspects de CSP. Ils peuvent effectuer des examens initiaux, tels que des analyses de sang, pour évaluer les fonctions hépatiques et orienter les patients vers des spécialistes appropriés.
- Médecin généraliste : le médecin généraliste joue un rôle crucial dans le diagnostic précoce de la CSP. Ils peuvent reconnaître les symptômes et les signes cliniques de la maladie, et effectuer des examens de dépistage initial. En cas de suspicion de CSP, ils peuvent référer les patients à un hépatologue pour un avis spécialisé.
- Hépatologue : l’hépatologue est le spécialiste médical qui se concentre sur les maladies du foie. Ils sont les mieux placés pour évaluer et confirmer le diagnostic de CSP, en utilisant une combinaison de données cliniques, de résultats d’examens de laboratoire et d’imagerie. Les hépatologues peuvent également proposer un plan de traitement adapté à chaque patient, en fonction de la sévérité de la maladie.
La prise en charge de la CSP peut également nécessiter la collaboration d’autres professionnels de santé spécialisés, tels que des gastro-entérologues, des immunologistes, des radiologues et des chirurgiens hépatobiliaires, en fonction des complications spécifiques de la maladie et des besoins individuels du patient.
Il est important de souligner que la prise en charge de la CSP est généralement multidisciplinaire et nécessite une approche holistique pour répondre aux besoins médicaux, psychologiques et éducatifs des patients atteints de cette maladie chronique.
Étape 2 : soulager les symptômes
Le traitement symptomatique de la cholangite sclérosante primitive (CSP) vise à soulager les symptômes et à améliorer la qualité de vie des patients.
Il convient de souligner que le traitement symptomatique de la CSP peut varier en fonction des symptômes spécifiques présentés par chaque patient. Les médecins peuvent adapter le traitement en fonction des besoins individuels et de la gravité de la maladie.
Il est également essentiel de noter que le traitement symptomatique ne modifie pas le cours naturel de la maladie et ne traite pas directement la cause sous-jacente de la CSP. Un suivi régulier avec un hépatologue et un traitement spécifique de la maladie, si nécessaire, sont également importants dans la prise en charge globale de la CSP.
Étape 3 : soigner
Le traitement curatif de la cholangite sclérosante primitive (CSP) est principalement axé sur la gestion des complications et la transplantation hépatique en cas de cirrhose avancée.
Il convient de souligner que le traitement curatif de la CSP est complexe et doit être adapté à chaque patient en fonction de la gravité de la maladie, des symptômes présents et des complications associées. Une prise en charge multidisciplinaire impliquant des hépatologues, des gastro-entérologues et d’autres spécialistes est souvent nécessaire pour optimiser les résultats cliniques.
Il est également important de souligner que la CSP est une maladie chronique et que le traitement curatif vise principalement à gérer les complications et à améliorer la qualité de vie des patients, mais ne permet pas de guérir la maladie sous-jacente.
 Surveillance
Surveillance
La surveillance des patients atteints de cholangite sclérosante primitive (CSP) est essentielle, car il existe un risque accru de développer une forme de cancer biliaire appelée cholangiocarcinome. Voici quelques éléments importants à considérer en termes de surveillance :
- Suivi régulier : les patients atteints de CSP doivent bénéficier d’un suivi médical régulier avec des examens cliniques, des analyses de sang et des imageries appropriées pour détecter précocement toute évolution de la maladie.
- Cholangiographie par résonance magnétique (IRM) : l’IRM des voies biliaires est souvent utilisée pour surveiller l’évolution de la CSP et détecter la présence de sténoses ou de rétrécissements des voies biliaires. Des séquences spécifiques peuvent être utilisées pour évaluer la présence de cholangiocarcinome.
- Endoscopie rétrograde cholangiopancréatographie (ERCP) : l’ERCP peut être réalisée chez certains patients pour visualiser les voies biliaires et procéder à des biopsies si nécessaire. Cela permet d’évaluer la présence éventuelle de tumeurs malignes.
- Marqueurs tumoraux : dans certains cas, des marqueurs tumoraux spécifiques tels que le CA 19-9 peuvent être mesurés dans le sang pour évaluer le risque de développement de cholangiocarcinome. Cependant, il convient de noter que ces marqueurs ne sont pas spécifiques à la CSP et peuvent être élevés dans d’autres affections.
Il est important de souligner que la surveillance du cholangiocarcinome chez les patients atteints de CSP est complexe et doit être adaptée à chaque cas individuel. La fréquence et les modalités de surveillance peuvent varier en fonction de l’âge, des antécédents familiaux, de la sévérité de la maladie et d’autres facteurs de risque spécifiques. Une coordination étroite entre les spécialistes de la CSP, tels que les hépatologues et les gastro-entérologues, est essentielle pour garantir une surveillance appropriée et une prise en charge optimale des patients.
Prévention
La prévention de la cirrhose dans le contexte de la cholangite sclérosante primitive (CSP) est une étape importante pour limiter les complications et améliorer la qualité de vie des patients. Voici quelques mesures de prévention qui peuvent être envisagées :
- Vaccination : les patients atteints de CSP doivent être à jour avec leurs vaccinations, notamment celles contre l’hépatite A et l’hépatite B. Ces infections virales peuvent aggraver la maladie hépatique et entraîner une progression plus rapide vers la cirrhose.
- Lutte contre la consommation excessive d’alcool : il est essentiel pour les patients atteints de CSP d’éviter la consommation excessive d’alcool, car cela peut entraîner une aggravation de la maladie hépatique et de la cirrhose. Un soutien psychologique et une prise en charge de l’abus d’alcool peuvent être nécessaires.
- Prise en charge des varices oesophagiennes : en cas de présence de varices oesophagiennes, une endoscopie régulière de dépistage et une intervention préventive, telle que l’utilisation de bêtabloquants (comme le propranolol) ou la ligature des varices, peuvent être recommandées pour réduire le risque de saignement.
- Supplémentation en calcium et vitamine D : la CSP peut entraîner une diminution de l’absorption du calcium et de la vitamine D, ce qui peut contribuer à l’ostéoporose. Une supplémentation en calcium et en vitamine D peut être recommandée pour maintenir la santé osseuse.
Il est important de noter que la prévention de la cirrhose dans le contexte de la CSP est un aspect complexe de la prise en charge globale de la maladie. Une approche individualisée et une coordination étroite entre les différents spécialistes, notamment les hépatologues, les gastro-entérologues et les nutritionnistes, sont nécessaires pour établir un plan de prévention adapté à chaque patient.
Aller plus loin
Identifiez les premiers signes de la cholangite sclérosante primitive pour agir avant les complications.

