Décollement de rétine
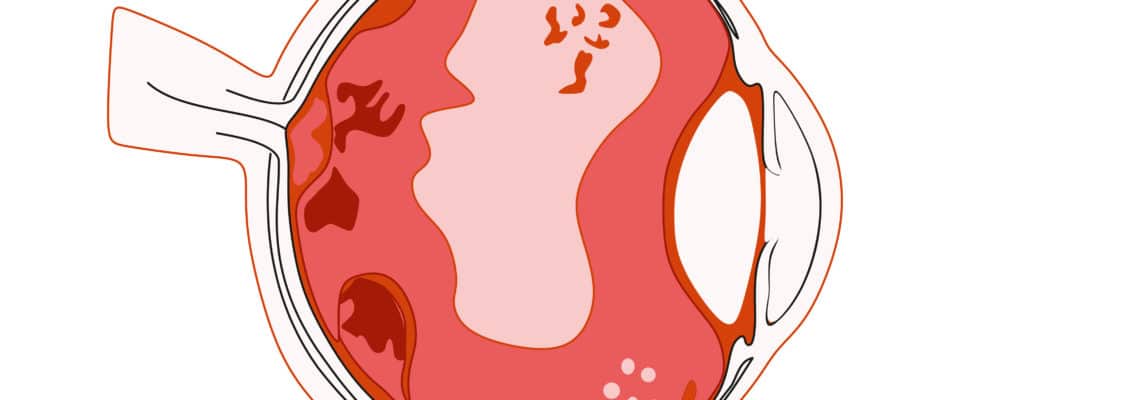
Le décollement de la rétine est une affection oculaire dans laquelle la rétine se détache de la paroi interne de l’œil. La rétine est une fine couche de tissu sensible à la lumière située à l’arrière de l’œil, responsable de la transmission des images visuelles au cerveau. Lorsqu’elle se détache de sa position normale, cela compromet son fonctionnement et peut entraîner une perte de vision. Le décollement de la rétine peut survenir soudainement ou progressivement et peut être causé par différents facteurs, tels que des blessures oculaires, des maladies oculaires sous-jacentes ou des facteurs génétiques. Un décollement rétinien est considéré comme une urgence médicale et nécessite une intervention rapide pour prévenir des complications graves et potentiellement irréversibles.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
Le décollement de la rétine se produit lorsque se forme une poche de liquide sous la rétine, entraînant une perte immédiate de la vision dans la zone touchée. La rétine est une fine couche de tissu située à l’arrière de l’œil qui joue un rôle essentiel dans la perception visuelle. Elle capte la lumière et transmet les signaux visuels au cerveau pour interprétation. Lorsque la rétine se décolle de la paroi interne de l’œil, cela perturbe sa fonctionnalité et peut entraîner une vision floue, une distorsion visuelle ou même une perte totale de vision dans la zone touchée.
Explications
Le décollement rétinien survient lorsque la rétine se sépare de la paroi interne de l’œil, perturbant ainsi son fonctionnement normal. Plusieurs mécanismes peuvent conduire à un décollement de la rétine.
L’un des mécanismes courants est la présence d’une déchirure ou d’une rupture de la rétine, qui permet à l’eau présente dans l’oeil de s’infiltrer sous la rétine. Ces déchirures peuvent être causées par des facteurs tels que des traumatismes oculaires, une chirurgie oculaire antérieure, ou encore le vieillissement de la rétine, qui la rend plus fragile.
Dans certains cas, un décollement de la rétine peut être dû à une production excessive de liquide, également appelé décollement exsudatif. Cela peut se produire en cas de tumeur intraoculaire, d’inflammation oculaire ou d’infection, telle que la toxoplasmose.
La traction exercée sur la rétine peut également provoquer son décollement. Cela peut se produire en présence de membranes fibrovasculaires anormales, souvent observées dans les cas de rétinopathie diabétique ou d’autres maladies vasculaires.
D’autres facteurs de risque peuvent également contribuer au décollement rétinien, tels que l’hypertension artérielle, la présence de néovaisseaux (comme dans l’occlusion veineuse centrale de la rétine), ou encore une hémorragie intra-vitréenne associée à des affections inflammatoires telles que l’uvéite.
Il est important de traiter rapidement un décollement de la rétine, car cela peut entraîner une perte permanente de la vision si la rétine n’est pas réattachée avec succès. Le traitement vise généralement à rétablir la position normale de la rétine et à prévenir toute récidive du décollement.
 Diagnostic
Diagnostic
Les personnes concernées
Le décollement de rétine est une affection relativement rare, touchant environ une personne sur 6000. Certains facteurs de risque peuvent augmenter la probabilité de développer un décollement de rétine.
La myopie forte, qui se caractérise par une vision floue de loin et une vision nette de près, est l’un des principaux facteurs de risque. Les personnes atteintes de myopie forte ont un risque plus élevé de développer un décollement de rétine en raison de certaines caractéristiques anatomiques de leur œil, telles qu’une rétine plus mince et une forme oculaire plus allongée.
Les antécédents familiaux de décollement rétinien peuvent également jouer un rôle dans l’augmentation du risque. Si un membre de la famille proche a déjà eu un décollement de rétine, il est conseillé de surveiller régulièrement l’état de la rétine et de prendre des mesures préventives si nécessaire.
D’autres facteurs de risque moins fréquents incluent des antécédents de décollement de rétine dans l’œil opposé, des antécédents de chirurgie oculaire, telle qu’une chirurgie de la cataracte, des traumatismes oculaires, des maladies oculaires inflammatoires et certaines maladies systémiques.
Il est important de reconnaître les facteurs de risque et de consulter un ophtalmologiste régulièrement, en particulier pour les personnes présentant un risque plus élevé. Une détection précoce des signes de décollement de rétine peut permettre une intervention rapide et améliorer les chances de réussite du traitement.
Les symptômes
Les symptômes couramment associés au décollement de rétine comprennent :
- Formes volantes : il s’agit de la perception de corps flottants dans le champ de vision. Les patients peuvent décrire la présence de taches sombres, de filaments ou d’autres formes mobiles qui semblent flotter devant leurs yeux.
- Flash : il s’agit de l’apparition de flashs lumineux ou de lueurs dans le champ de vision. Les patients peuvent percevoir ces phénomènes lumineux de manière spontanée, sans qu’il y ait de source de lumière externe.
- Baisse d’acuité visuelle brutale : les patients peuvent éprouver une diminution soudaine de leur acuité visuelle, allant d’une vision floue à une perte totale de la vision dans la zone affectée par le décollement de rétine. Cette baisse d’acuité visuelle est généralement indolore.
Ces symptômes peuvent varier en fonction de la gravité et de l’étendue du décollement rétinien. Il est important de consulter rapidement un ophtalmologiste en cas de suspicion de décollement de rétine, car un traitement précoce peut être essentiel pour prévenir une perte permanente de la vision.
Les signes
Lors de l’examen ophtalmologique, les signes cliniques observés dans le décollement de rétine comprennent :
- Baisse d’acuité visuelle : les patients peuvent présenter une diminution de la netteté de la vision dans la zone touchée par le décollement de rétine. Cela peut aller d’une vision floue à une perte totale de la vision.
- Œil blanc et indolore : contrairement à certaines affections oculaires douloureuses, le décollement de rétine est souvent indolore. L’œil peut sembler blanc lors de l’inspection.
- Champ visuel rétréci : le décollement de rétine peut entraîner une altération du champ visuel, avec une perception restreinte des objets ou une perte de vision périphérique dans la zone affectée.
- Rétine : lors de l’examen du fond d’œil, on peut observer une lueur pupillaire grisâtre dans la zone de la rétine décollée. En présence d’une hémorragie intra-vitréenne associée, la rétine peut apparaître de couleur rougeâtre.
- Déhiscence bulleuse ou plan de la rétine : en examinant la rétine, on peut détecter des anomalies telles que des trous, des zones en forme de fer à cheval ou de clapet, qui indiquent le décollement rétinien. Si la rétine est mobile, cela suggère que le décollement est récent.
Ces signes cliniques peuvent varier en fonction de la gravité et de l’étendue du décollement de rétine. Un examen ophtalmologique approfondi est nécessaire pour confirmer le diagnostic et déterminer la meilleure approche de traitement.
Les complications
Parmi les complications possibles du décollement de rétine, on peut citer :
- Néovascularisation : dans certains cas, le décollement de rétine peut stimuler la formation anormale de nouveaux vaisseaux sanguins dans la rétine. Ces néovaisseaux peuvent être fragiles et entraîner des saignements, une détérioration de la vision et d’autres complications.
- Hémorragie intra-vitréenne : lorsque le décollement de rétine est associé à une hémorragie, du sang peut s’accumuler dans la cavité vitréenne, provoquant une vision trouble, des taches sombres ou des obscurcissements de la vision. L’hémorragie intra-vitréenne peut nécessiter une prise en charge spécifique pour résoudre le saignement et restaurer la clarté visuelle.
Il est important de noter que ces complications peuvent survenir dans certains cas de décollement de rétine, mais elles ne se produisent pas systématiquement chez tous les patients. La prise en charge et le traitement appropriés du décollement de rétine sont essentiels pour prévenir ou atténuer ces complications. Un suivi régulier avec un ophtalmologiste est recommandé pour surveiller la progression de la maladie et prendre les mesures nécessaires en cas de complications.
Les examens
Certains examens complémentaires peuvent être réalisés pour confirmer le diagnostic de décollement de rétine ou pour évaluer l’étendue et la gravité de la affection. Voici deux examens couramment utilisés :
- Échographie en mode B : c’est une technique d’imagerie utilisant des ondes sonores pour visualiser les structures oculaires. L’échographie peut aider à confirmer la présence d’un décollement rétinien et à déterminer l’étendue du décollement, sa localisation et sa gravité. Cela peut être particulièrement utile lorsque la visualisation directe de la rétine est difficile, comme en cas d’opacités du milieu vitré ou de troubles de transparence du média.
- Tomographie par cohérence optique (OCT) : il s’agit d’une technique d’imagerie non invasive qui permet de créer des images en coupe de la rétine. L’OCT fournit des détails précis sur la structure de la rétine, permettant de visualiser et de mesurer l’épaisseur de la rétine, de détecter les décollements et les déchirures, et d’évaluer l’intégrité des couches rétiniennes. Cela peut aider à guider la prise en charge et le traitement du décollement de rétine.
Ces examens complémentaires peuvent être utiles pour évaluer l’étendue du décollement de rétine et guider la décision thérapeutique. Cependant, il est important de souligner que la prise en charge urgente du décollement de rétine doit être initiée dès que possible, sans attendre les résultats de ces examens. L’ophtalmologiste pourra déterminer la nécessité et le moment approprié de réaliser ces examens en fonction de la situation clinique.

 Le traitement
Le traitement
Étape 1 : prendre en charge
En cas de décollement de rétine, une prise en charge en urgence est essentielle pour éviter des complications graves et préserver la vision. Voici les étapes clés de la prise en charge :
- Urgences ophtalmologiques : en cas de symptômes suggérant un décollement rétinien, il est recommandé de se rendre aux urgences ophtalmologiques le plus rapidement possible. Les urgences ophtalmologiques sont équipées pour évaluer rapidement la situation et prendre les mesures nécessaires.
- Consultation spécialisée : une fois aux urgences ophtalmologiques, un ophtalmologue spécialisé évaluera la situation. Il effectuera un examen approfondi de l’œil, y compris une inspection de la rétine, et peut également utiliser des techniques d’imagerie, telles que l’échographie en mode B ou l’OCT, pour confirmer le diagnostic et évaluer l’étendue du décollement de rétine.
- Traitement chirurgical : le traitement principal du décollement de rétine est chirurgical et doit généralement être effectué dès que possible. L’ophtalmologue peut recommander une intervention chirurgicale, telle que la vitrectomie ou la rétine à l’extérieur (sclérale), pour réattacher la rétine et prévenir une perte de vision permanente.
Il est important de souligner que la prise en charge du décollement rétinien nécessite une intervention médicale spécialisée. Il est donc essentiel de consulter un ophtalmologue dès que possible pour un diagnostic précis et un traitement approprié.
Étape 2 : soigner
Le traitement curatif du décollement de rétine peut varier en fonction du stade de la maladie. Soit on ne fera rien, soit l’intervention chirurgicale sera nécessaire avec réalisation de soins post opératoires.
Il est important de noter que le choix du traitement dépendra de plusieurs facteurs, tels que la gravité du décollement de rétine, la localisation des déchirures et les caractéristiques spécifiques du patient. Une consultation avec un ophtalmologue spécialisé permettra de déterminer la meilleure approche thérapeutique adaptée à chaque cas.
Après une intervention chirurgicale pour un décollement de rétine, vous apprendrez les soins postopératoires
Il est essentiel de suivre les instructions postopératoires données par le chirurgien, d’effectuer les visites de suivi recommandées et de signaler tout symptôme ou préoccupation. Une récupération réussie dépend de la collaboration étroite avec l’équipe médicale et du respect des soins postopératoires.
 Prévention
Prévention
La prévention tertiaire, qui vise à éviter l’aggravation du décollement rétinien et à traiter la cause sous-jacente.
La prévention secondaire implique un dépistage régulier chez les individus présentant des facteurs de risque connus de décollement de rétine. Les examens ophtalmologiques annuels permettent de détecter tout signe précoce de lésions rétiniennes ou de décollement et de prendre des mesures préventives ou curatives appropriées.
Enfin, la prévention primaire s’adresse aux personnes en bonne santé qui ne présentent pas de facteurs de risque connus de décollement de rétine. Cependant, il est recommandé de suivre la santé de l’œil via des examens ophtalmologiques réguliers pour détecter tout problème potentiel.
Aller plus loin
Reconnaissez les premiers signes du décollement de rétine pour protéger votre vision.











Laisse ton commentaire
Vous devez être connecté pour poster un commentaire.