Hyperparathyroïdie primaire
Imaginez un chef d’orchestre invisible mais omniprésent qui coordonne les niveaux de calcium dans votre corps. Ce minéral essentiel joue un rôle clé dans des fonctions aussi variées que la contraction musculaire, la coagulation sanguine et la transmission nerveuse. Mais que se passe-t-il lorsque ce chef d’orchestre perd la maîtrise de son orchestre? L’hyperparathyroïdie primaire est une affection médicale où les glandes parathyroïdes, ces petits chefs d’orchestre, deviennent déréglées, causant ainsi des niveaux anormalement élevés de calcium dans le sang. Cette anomalie peut avoir des conséquences allant de la fatigue et de la faiblesse musculaire à des problèmes beaucoup plus graves tels que des pierres aux reins ou même des fractures osseuses. Intéressé? Plongeons ensemble dans le monde fascinant et souvent méconnu de l’hyperparathyroïdie primaire pour mieux comprendre cette affection et comment elle peut être gérée ou traitée.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
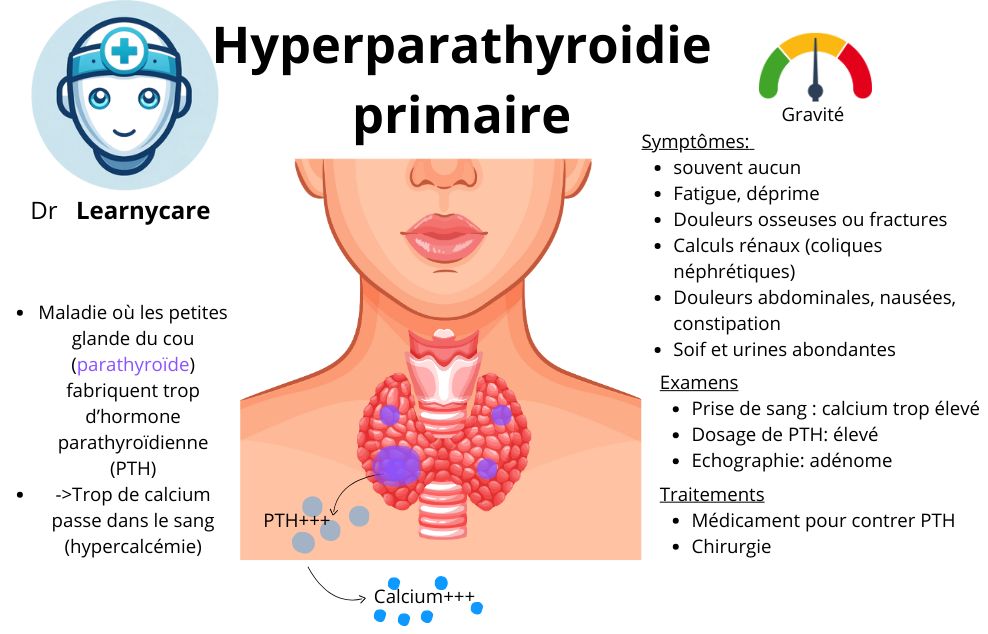
L’hyperparathyroïdie primaire est une affection endocrinienne caractérisée par une sécrétion anormalement élevée de parathormone (PTH), une hormone produite par les glandes parathyroïdes. Cette sécrétion accrue est généralement due à une lésion au niveau d’une ou de plusieurs de ces petites glandes situées près de la glande thyroïde. La PTH a pour fonction principale de réguler les niveaux de calcium et de phosphate dans le sang et les tissus. Lorsqu’elle est sécrétée en excès, elle peut entraîner toute une série d’anomalies dans le métabolisme phospho-calcique, notamment en augmentant la concentration de calcium dans le sang (hypercalcémie) et en réduisant les niveaux de phosphate.
Cette désorganisation du métabolisme des minéraux peut avoir des effets à long terme sur différents systèmes de l’organisme, comme le squelette, les reins, et même le système cardiovasculaire et nerveux. Par conséquent, il est crucial de diagnostiquer et de traiter cette affection pour éviter des complications potentiellement graves.
Explications
L’hyperparathyroïdie primaire est une maladie multifactorielle, ce qui signifie que plusieurs causes peuvent contribuer à son apparition. Comprendre la physiopathologie et les diverses étiologies de cette affection est crucial pour le diagnostic et le traitement. Voici une ventilation de quelques-uns des facteurs clés.
Dans l’hyperparathyroïdie primaire, une ou plusieurs glandes parathyroïdes produisent en excès la parathormone (PTH). Cette hormone a pour rôle de réguler les niveaux de calcium et de phosphate dans le corps. Une sécrétion excessive de PTH entraîne des niveaux élevés de calcium dans le sang (hypercalcémie) en :
- Mobilisant le calcium des os
- Augmentant l’absorption intestinale de calcium
- Stimulant les reins à réabsorber plus de calcium
- Réduisant la réabsorption de phosphate par les reins, ce qui conduit à une hypophosphatémie
Cette hypercalcémie a divers effets délétères sur l’organisme, notamment sur les systèmes cardiovasculaire, rénal et nerveux.
Causes
Voici les causes possibles d’hyperparathyroïdie primaire :
- Adénome parathyroïdien (80% des cas) : dans la plupart des cas, l’affection est causée par un adénome, c’est-à-dire une tumeur bénigne d’une glande parathyroïde. Cette tumeur peut être unique ou multiple.
- Hyperplasie diffuse (15%): dans ces cas, toutes les glandes parathyroïdes sont élargies et suractives.
- Carcinome parathyroïdien (Rare): il s’agit d’un cancer des glandes parathyroïdes, une cause rare mais sérieuse d’hyperparathyroïdie primaire.
- Effet du lithium: certains médicaments comme le lithium peuvent également déclencher une hyperparathyroïdie.
Formes Syndromiques :
- Néoplasie Endocrinienne Multiple de Type 1 (NEM1): elle est caractérisée par la présence d’insulinome, de gastrinome, et d’adénome hypophysaire en plus d’une hyperparathyroïdie.
- Néoplasie Endocrinienne Multiple de Type 2A (NEM2A): cette forme est associée à des cancers médullaires de la thyroïde et à des phéochromocytomes.
- Jaw-syndrome: dans cette affection rare, l’hyperparathyroïdie primaire est associée à des tumeurs osseuses fibreuses de la mandibule.
L’identification précise de l’étiologie et des formes syndromiques associées est cruciale pour une prise en charge thérapeutique adaptée.
 Diagnostic
Diagnostic
Les personnes concernées
L’hyperparathyroïdie primaire est une affection qui touche principalement les femmes et est plus fréquente après l’âge de 40 ans. Selon les études, la prévalence de cette maladie en population générale est d’environ 0,15%. Bien que cette statistique puisse sembler faible, l’impact de la maladie peut être important en raison des complications potentielles associées.
Les symptômes
La plupart des cas d’hyperparathyroïdie primaire sont asymptomatiques, c’est-à-dire qu’ils ne présentent aucun symptôme évident. Cela rend souvent le diagnostic difficile. Dans certains cas, cependant, la maladie peut se manifester par des douleurs osseuses, une conséquence de la mobilisation excessive de calcium depuis les os vers la circulation sanguine.
D’autres symptômes peuvent inclure la fatigue, la faiblesse, des pierres aux reins, des troubles cognitifs et des troubles gastro-intestinaux comme la constipation. La variété des symptômes et leur tendance à être vagues ou non spécifiques font de l’hyperparathyroïdie primaire une maladie difficile à diagnostiquer en l’absence de tests sanguins spécifiques.
L’identification des facteurs de risque et la compréhension de l’épidémiologie peuvent jouer un rôle clé dans le dépistage précoce et le traitement efficace de cette maladie souvent insidieuse.
Complications Possibles
L’hyperparathyroïdie primaire, si elle n’est pas diagnostiquée et traitée de manière appropriée, peut entraîner toute une série de complications. Voici deux des complications graves qui peuvent survenir :
1. Colique néphrétique
La colique néphrétique est une douleur intense causée par la présence de calculs rénaux (pierres aux reins). L’hypercalcémie, résultant d’une production excessive de parathormone (PTH), augmente le risque de formation de calculs rénaux. Ces pierres sont principalement composées de calcium et peuvent bloquer le passage de l’urine, provoquant une douleur sévère. Si elles ne sont pas traitées, les calculs rénaux peuvent causer d’autres problèmes, comme des infections urinaires ou même des lésions rénales.
2. Insuffisance rénale chronique
L’hypercalcémie peut également avoir un effet toxique à long terme sur les reins. Avec le temps, l’excès de calcium peut entraîner une calcification des tissus rénaux et une altération de la fonction rénale. Ceci est particulièrement dangereux car les reins jouent un rôle crucial dans la filtration du sang, la régulation de la pression artérielle, et l’équilibre des électrolytes. Une insuffisance rénale chronique peut nécessiter des traitements lourds comme la dialyse ou même une transplantation rénale.
Les examens
Pour confirmer un diagnostic d’hyperparathyroïdie primaire et planifier un traitement approprié, plusieurs tests de laboratoire et d’imagerie peuvent être nécessaires.
1) Biologie
- Ionogramme Sanguin: des taux élevés de calcium dans le sang et des taux bas de phosphate peuvent être observés. L’hypophosphorémie est présente dans environ 50% des cas.
- Ionogramme Urinaire: un taux élevé de calcium dans l’urine, peut également être notée.
- Biologie Spécifique: un taux de parathormone (PTH) supérieur à 65 pg/ml indique une sécrétion excessive de cette hormone. Parfois, la PTH peut être dans la plage normale mais est considérée comme « anormalement normale » en présence d’une hypercalcémie.
2) Imagerie
Bien que les tests d’imagerie ne soient pas toujours indispensables, surtout si une exploration chirurgicale de toutes les glandes parathyroïdes est nécessaire (comme dans les cas de suspicion de Néoplasie Endocrinienne Multiple de type 1 [NEM1]), ils peuvent être utiles pour localiser l’adénome ou l’hyperplasie.
- Échographie Cervicale: cette méthode non invasive permet une première localisation des glandes parathyroïdes anormales.
- Scintigraphie au Technétium 99Te Sesta MIBI: ce test est utilisé pour localiser précisément les glandes parathyroïdes hyperactives.
- Scanner Cervical:cCe test peut également être utilisé pour localiser les glandes parathyroïdes anormales et évaluer leur taille et leur structure.
Ces tests complémentaires permettent non seulement de confirmer le diagnostic mais aussi d’aider le clinicien à décider de la meilleure voie de traitement, qu’elle soit médicale ou chirurgicale.
Autres bilans
Pour une évaluation complète de l’hyperparathyroïdie primaire et de ses complications potentielles, d’autres examens peuvent être nécessaires :
a) ECG (Électrocardiogramme)
L’hypercalcémie peut avoir des effets sur le système cardiovasculaire, notamment sur la fonction cardiaque. Un ECG peut donc être effectué pour évaluer toute anomalie électrique du cœur liée à des niveaux élevés de calcium dans le sang.
b) ASP, Radiographies Articulaires et Osseuses
- ASP (Abdomen Sans Préparation) : utilisé pour détecter la présence de calculs rénaux ou dans les voies urinaires.
- Radiographies Articulaires et Osseuses: ces images peuvent révéler des signes de tassements vertébraux, de fractures ou de condrocalcinose articulaire aiguë, qui sont des dépôts de cristaux de calcium dans les articulations.
c) Échographie Rénale
Ce test est particulièrement utile pour identifier des signes de colique néphrétique, en détectant la présence de calculs rénaux ou d’autres anomalies structurelles des reins.
d) Ostéodensitométrie
L’ostéodensitométrie permet d’évaluer la densité minérale osseuse. Cette évaluation est particulièrement importante pour mesurer le risque d’ostéoporose, une complication fréquente de l’hyperparathyroïdie. L’évaluation du tiers distal du radius est souvent réalisée, car il est un site sensible aux variations de la densité osseuse.
Ces examens complémentaires ne sont pas tous systématiquement indiqués pour chaque patient mais dépendent de la clinique et des complications suspectées.
 Le traitement
Le traitement
Étape 1 : prendre en charge
Le traitement de l’hyperparathyroïdie primaire implique une approche multidisciplinaire, faisant appel à divers professionnels de la santé à différents niveaux de soins. Voici comment la prise en charge est généralement organisée :
Professionnels de Santé de Ville
Ils jouent un rôle crucial dans la détection précoce des symptômes et l’orientation vers les services médicaux appropriés. Ils peuvent également fournir des conseils de base sur le maintien de niveaux sains de calcium grâce à l’alimentation et au mode de vie.
Médecin Généraliste
Le médecin généraliste est souvent la première étape dans la chaîne de soins. Il ou elle peut poser un diagnostic préliminaire sur la base des symptômes, des antécédents médicaux et des résultats de tests sanguins de routine, et orienter ensuite le patient vers un spécialiste pour un diagnostic plus approfondi.
Endocrinologue
L’endocrinologue est un spécialiste des troubles hormonaux et métaboliques. Il ou elle peut confirmer le diagnostic et aider à élaborer un plan de traitement personnalisé, qui peut inclure des médicaments, un suivi régulier, ou même une intervention chirurgicale pour retirer une glande parathyroïde anormale.
Service de Réanimation
Si les niveaux de calcium dépassent 3 mmol/l, une admission en réanimation peut être nécessaire. À ces niveaux extrêmes, le patient est à risque de complications graves telles que l’insuffisance rénale aiguë, des troubles du rythme cardiaque, ou même le coma. Une intervention médicale immédiate est alors cruciale.
En somme, la prise en charge de l’hyperparathyroïdie primaire nécessite une coordination étroite entre divers professionnels de santé pour un diagnostic précis et un traitement efficace.
Étape 2 : soigner
La prise en charge thérapeutique de l’hyperparathyroïdie primaire varie en fonction de la sévérité des symptômes, de l’âge du patient, et d’autres facteurs de comorbidité.
Il est impératif que chaque plan de traitement soit personnalisé en fonction des besoins spécifiques du patient et en consultation avec un spécialiste en endocrinologie.
 Surveillance
Surveillance
La gestion de l’hyperparathyroïdie primaire est un processus continu qui nécessite une surveillance régulière pour évaluer l’efficacité du traitement et détecter d’éventuelles complications. Voici quelques éléments clés pour le suivi à long terme :
Surveillance Biochimique
- Bilan Phosphocalcique: un contrôle régulier des niveaux de calcium et de phosphate dans le sang est indispensable pour évaluer la réponse au traitement et identifier d’éventuelles complications.
- PTH 1-84: le dosage de la parathormone intacte (PTH 1-84) peut aider à surveiller l’efficacité du traitement.
Surveillance de la Santé Osseuse
- Ostéodensitométrie Une Fois par An: étant donné que l’hyperparathyroïdie primaire peut avoir un impact significatif sur la santé osseuse, une ostéodensitométrie annuelle est souvent recommandée. Ce test évalue la densité minérale osseuse et peut aider à détecter l’ostéoporose ou d’autres affections osseuses, permettant ainsi des ajustements opportuns dans le plan de traitement.
En résumé, le suivi régulier est crucial pour gérer l’hyperparathyroïdie primaire efficacement. Le patient doit être en consultation régulière avec son équipe médicale, qui peut inclure le médecin généraliste, l’endocrinologue et d’autres spécialistes au besoin, pour s’assurer que le traitement est adapté et que les complications sont traitées de manière proactive.
Aller plus loin
Fatigue, douleurs osseuses, calculs rénaux… Et si c’était une hyperparathyroïdie primaire ? Découvrez les signes pour protéger votre santé.

