Purpura fulminans (méningite fulminante)

Le purpura fulminans est la manifestation cutanée d’une infection bactérienne grave. Il est facile de reconnaître un purpura, mais tout purpura ne témoigne pas toujours d’une méningite fulminante. Comment poser le diagnostic d’un purpura fulminans ? Comment traiter cette maladie ? Quelles en sont les préventions ? Toutes les réponses dans cet article.
 Qu’est-ce qu’un purpura fulminans ?
Qu’est-ce qu’un purpura fulminans ?
Définition
Un purpura est une extravasation de sang en dehors des capillaires. Quant au purpura fulminans méningococcique, il s’agit d’une infection invasive par une bactérie agressive. L’agent responsable est Neisseria meningitidis, d’où le terme méningococcique.
Origines de la maladie
Il existe différents types de Neisseria meningitidis. On parle de sérogroupe. Entre autres, on retrouve :
- le type B : dans 60 % des cas ;
- le type C : dans 20 % des cas ;
- le sérogroupe Y : dans 11 % des cas ;
- le sérogroupe W : dans 9 % des cas.
Cette bactérie se contracte directement par les sécrétions nasales et buccales d’une personne porteuse du germe. 35 % des jeunes adultes sont des porteurs sains. Autrement dit, leur organisme est l’hôte de la bactérie, sans qu’il y ait des manifestations visibles.
Après la contamination, les bactéries ont une incubation de 2 à 10 jours. C’est après cette période qu’elles vont infecter les méninges. A ce jour, la raison de cette invasion reste inconnue. 15 à 25 % des cas de méningites évoluent en purpura fulminans.
 Comment poser le diagnostic d’une méningite fulminante ?
Comment poser le diagnostic d’une méningite fulminante ?
Qui est concerné ?
Dans environ 40 % des cas, les personnes atteintes d’un purpura fulminans sont des enfants de bas âge. Ils ont habituellement moins de 5 ans. La maladie est également plus fréquente chez les adolescents jusqu’à l’âge de 24 ans.
Les sujets les plus vulnérables au purpura fulminans sont les personnes :
- immunodéprimées dont le système immunitaire est affaibli ;
- ayant un déficit en protéine du complément ;
- vivant en collectivité ;
Les symptômes
Le plus souvent, l’interrogatoire des patients révèle une notion d’épidémies. Le patient évolue dans une collectivité. L’infection survient le plus souvent en hiver ou au printemps en zone tempérée et pendant la saison sèche dans les régions tropicales.
Les signes commencent par des troubles ORL comme une rhinopharyngite. Ils peuvent persister plus de 10 jours, ou font croire à une amélioration pour ensuite s’aggraver considérablement.
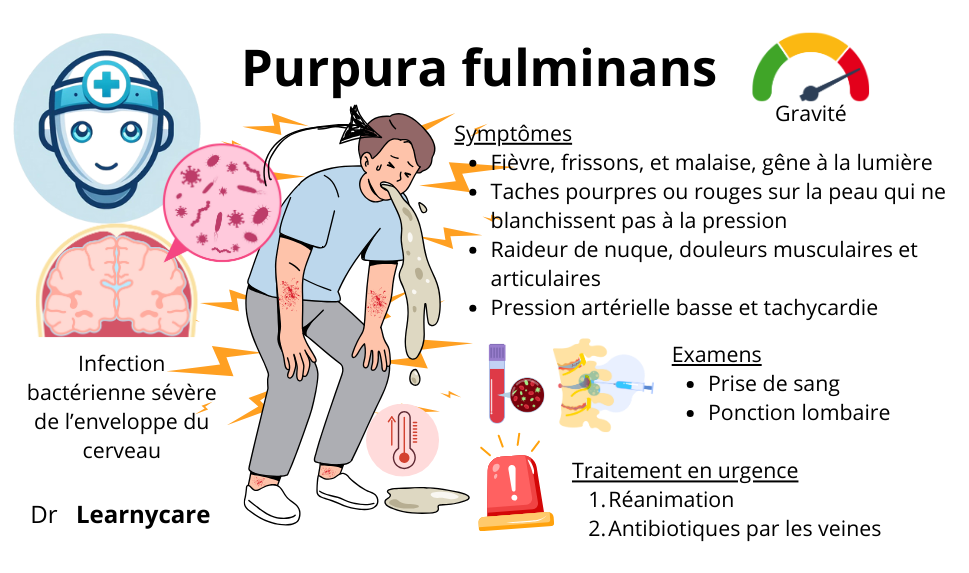
Voici les symptômes généralement retrouvés chez un patient qui souffre de purpura fulminans :
- Une fièvre, de la fatigue, des pleurs ou des agitations chez les nourrissons ;
- des nausées ou des vomissements ;
- une photophobie (intolérance à une source de lumière), des maux de tête ;
- des douleurs articulaires intenses ;
- un bon nombre de lésions de taille différente, dont l’aspect ressemble à des « bleus » ;
- des maux de tête.
Les signes
Lors de l’examen clinique, le médecin vérifiera les constantes de son patient :
- Température : elle peut être élevée ou normale ;
- Pression artérielle : en générale basse (9/6) ;
- Fréquence cardiaque : élevée jusqu’à 100 bpm ;
- Fréquence respiratoire : élevée ;
Il remarquera immédiatement que la conscience du patient est altérée (il est mesuré par le score de Glasgow qui prend en compte les réponses musculaires, l’ouverture des yeux, et la qualité des réponses verbales).
Les signes neurologiques typiques d’une méningite se présentent ainsi :
- une raideur méningée (le cou est bloqué);
- le signe de Kernig : l’examinateur sent une résistance à l’extension complète de la jambe ;
- le signe de Brudzinski : l’examinateur aperçois une flexion de hanches et des genoux lorsqu’il baisse la nuque de son patient.
Les signes dermatologiques sont les plus caractéristiques d’un purpura fulminans. Ce sont des lésions de plus de 3 mm de couleur rouge sang qui ne s’efface pas quand on appuie dessus. Elles peuvent être en forme de points ou de plaques. Si elles sont limitées, on parle de pétéchies ou d’ecchymoses. On voit également des bulles noires ou bleues.
Chez le nourrisson, on remarquera un bombement de la fontanelle.
Les complications
Un choc septique est la principale complication d’un purpura fulminans. Il se manifeste par :
- des troubles de la conscience profonde (inconscience)
- une diminution forte de la tension artérielle (en général on n’arrive même plus à la prendre)
- une augmentation forte de la fréquence cardiaque ;
- une fréquence respiratoire très élevée ;
- une diminution de la quantité des urines ;
- une hypo ou une hyperthermie ;
- une coloration bleue de la peau, notamment les extrémités.
 Quels sont les examens complémentaires nécessaires devant un purpura fulminans ?
Quels sont les examens complémentaires nécessaires devant un purpura fulminans ?
Ces examens ne doivent pas retarder le traitement d’un purpura fulminans.
Les examens biologiques
Les examens sont suivants sont classiquement demandés. Ils sont un peu techniques donc ne vous étonnez pas si la lecture de ce paragraphe est un peu difficile.
On peut citer :
- La NFS (Numération Formule Sanguine) : montrant une hyperleucocytose (augmentation du nombre des globules blancs à plus de 10 000 par mm3) ou une polynucléose neutrophile (augmentation des polynucléaires neutrophiles à plus de 7 000 par mm3) ;
- Le dosage de la CRP (Protéine Réactive C) qui devient très élevée : entre 40 et 150 mg/l. Cela montre une inflammation importante ;
- Le dosage des lactates : devenant élevées (supérieurs à 3,2 mmol/l) ;
- Le dosage de la Procalcitonine : supérieure à 0,5 ng/ml.
La culture du sang (alias hémoculture) est l’examen biologique qui permet d’identifier le germe responsable du purpura fulminans.
On peut aussi mettre en évidence Neisseria meningitidis par un test à antigène soluble méningocoque dans les urines.
La ponction lombaire
L’analyse du liquide céphalorachidien (LCR) révèle :
- un taux élevé de protéines (>1 g/l) ;
- un taux d’acide lactique élevé ;
- un taux de glucose inférieur à 2 mmol/l.
L’examen cytologique du LCR peut montrer :
- une hyperlymphocytose (élévation du nombre des lymphocytes) : supérieure à 500 cellules/mm3 ;
- des cellules altérées ;
- un taux de polynucléaires à 50 %.
Quant on examine le LCR on peut isoler Neisseria meningitidis par examen direct ou PCR. Il se présente sous la forme de deux ronds collé ensemble et ne prenant pas la coloration de Gram.
Les diagnostics différentiels
Les signes cliniques d’une méningite virale peuvent être les mêmes. Les examens paracliniques révèleront un taux de protéines dans le LCR inférieure à 1 g/l et un taux de glucose dans le LCR supérieure à 2 mmol/l.
 Comment soigner un purpura fulminans ?
Comment soigner un purpura fulminans ?
Le traitement à effectuer en urgence
Le purpura fulminans méningococcique est mortel sans traitement adéquat et rapide. Le risque vital du patient est engagé. En urgence, il faut injecter au patient du ceftriaxone ou du céfotaxime en intramusculaire ou en intraveineuse. Les doses dépendent de l’âge du patient.
Pour les nourrissons, il ne faut pas dépasser 1 g en dose unique, soit :
- Ceftriaxone : 50 à 100 mg/kg ;
- Céfotaxime : 50 mg/kg.
Chez l’adulte, voici les doses recommandées. À prendre en une seule dose :
- Ceftriaxone : 1 à 2 g ;
- Céfotaxime : 1 g.
En deuxième intention, on peut utiliser l’amoxicilline en deux doses à une heure d’intervalle, soit :
- Chez le nourrisson : 25 à 50 mg/kg (sans dépasser 1 g) ;
- Chez l’adulte : 1 g.
Qui contacter devant une méningite fulminante ?
En cas d’urgences vitales, il faut appeler le SAMU. Ces cas sont traités en soins intensifs.
Les mesures pour soulager les symptômes d’une méningite fulminante
Le paracétamol aide à soulager les maux du patient et à faire baisser sa température.
Les traitements urgents d’un purpura fulminans
Pour éliminer le germe responsable d’une méningite fulminante, il faudra un traitement antibiotique. Il doit être adapté aux résultats de l’antibiogramme à la suite d’une hémoculture ou d’une analyse du LCR. L’antibiogramme est un résultat qui énumère les antibiotiques efficaces contre Neisseria meningitidis, à partir des test réalisés en laboratoire grâce au prélèvement du patient.
Pour le choix de l’antibiotique, il faudra toujours demander l’avis d’un spécialiste en maladie infectieuse.
Les moyens de prévention d’une méningite fulminante
Pour les sujets ayant été en contact à moins d’un mètre d’un cas confirmé durant les 10 jours précédents, il faudra instaurer une prévention rigoureuse pour éviter de tomber malade à leur tour.
 Surveillance et évolution
Surveillance et évolution
Il faut respecter le traitement afin d’éviter les complications chroniques du purpura fulminans :
- séquelles musculaires, auditives et neurologiques dans 15 % des cas,
- gangrènes du tissu sous-cutané, des muscles et des os.
En France, le taux de mortalité de la méningite fulminante est de 25 %. Le purpura fulminans méningococcique fait partie des maladies à déclaration obligatoire.
Pour se prémunir d’une méningite fulminante dans le cas général, il est possible d’appliquer des préventions simples alors (in)formez vous bien !
Vous êtes inquiet pour vous ou un proche au sujet de la méningite fulminante ? Ne laissez pas la peur vous paralyser ! Téléchargez notre guide urgent pour comprendre les symptômes, les actions à entreprendre et comment réagir rapidement, afin de protéger votre santé et celle de vos proches !

