Thrombocytémie essentielle

La thrombocytémie essentielle (TE) est un voyage scientifique fascinant et une énigme médicale qui se dévoile peu à peu. Au croisement des technologies de pointe et de la biologie moléculaire, la TE offre un défi aux médecins et chercheurs du monde entier. Située au cœur de notre système de coagulation, cette maladie affecte les plaquettes sanguines, ces petits agents de la guérison qui se pressent sur le site d’une blessure pour empêcher les hémorragies. La TE, c’est l’histoire d’une production excessive de ces plaquettes, transformant une fonction essentielle de survie en une affection potentiellement dangereuse. Découvrir la TE, c’est comprendre comment notre corps peut parfois se tromper, c’est apprendre à naviguer dans les méandres complexes de notre système sanguin et c’est explorer de nouvelles frontières de la médecine moderne. Embarquez avec nous dans cette exploration fascinante du monde microscopique de la thrombocytémie essentielle.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
La Thrombocytémie Essentielle (TE) est une affection médicale rare caractérisée par une production anormalement élevée de plaquettes sanguines, également appelées thrombocytes, par la moelle osseuse. Les plaquettes sont des cellules qui jouent un rôle crucial dans la coagulation du sang, aidant à prévenir les saignements excessifs en cas de blessure. Dans la TE, la moelle osseuse produit un excès de mégacaryocytes, les cellules à partir desquelles les plaquettes sont dérivées, ce qui entraîne une surproduction de plaquettes.
Cette maladie est classée parmi les syndromes myéloprolifératifs (SMP), un groupe de maladies dans lesquelles la moelle osseuse produit trop de globules rouges, de globules blancs ou de plaquettes. La TE est souvent appelée “syndrome myéloprolifératif à prédominance mégacaryocytaire” car elle affecte principalement la production de plaquettes.
Bien que la TE soit le moins grave des SMP, elle peut néanmoins poser des risques importants pour la santé si elle n’est pas gérée correctement. Les patients atteints de TE ont un risque accru de formation de caillots sanguins, ce qui peut entraîner des complications potentiellement graves, comme les accidents vasculaires cérébraux ou les crises cardiaques. La gestion de la TE implique souvent des traitements pour réduire le nombre de plaquettes et minimiser le risque de formation de caillots sanguins.
Explications
La cause exacte de la thrombocytémie essentielle (TE) est complexe et implique des anomalies génétiques qui entraînent une production excessive de plaquettes sanguines. Les trois mutations génétiques les plus couramment associées à la TE sont les mutations JAK2, CALR et MPL.
La mutation JAK2 (Janus kinase 2) est la plus couramment observée. JAK2 est une enzyme qui, lorsqu’elle est activée, transmet des signaux de certaines hormones et facteurs de croissance (comme la thrombopoïétine et l’érythropoïétine) aux cellules de la moelle osseuse pour stimuler la production de cellules sanguines. Une mutation de JAK2 peut entraîner une activation excessive de cette voie de signalisation, ce qui conduit à une surproduction de plaquettes.
Les mutations du gène CALR (calréticuline) et du gène MPL (récepteur de la thrombopoïétine) sont moins courantes, mais ont également été associées à la TE. Le gène CALR code pour la calréticuline, une protéine présente dans l’appareil de Golgi des cellules, qui joue un rôle dans le contrôle de la qualité des protéines. Lorsqu’il est muté, il peut conduire à une surproduction de plaquettes.
Le gène MPL, quant à lui, code pour le récepteur de la thrombopoïétine, une hormone qui stimule la production de plaquettes sanguines. Les mutations de MPL peuvent entraîner une activation excessive du récepteur de la thrombopoïétine, ce qui entraîne également une surproduction de plaquettes.
Dans l’ensemble, ces mutations génétiques perturbent les signaux de régulation normaux qui contrôlent la production de plaquettes sanguines, conduisant à une hyperplaquettose caractéristique de la TE.
 Diagnostic
Diagnostic
Les personnes concernées
La thrombocytémie essentielle (TE) est une maladie relativement rare, avec une incidence estimée entre 0,5 et 2,5 cas pour 100 000 personnes par an. Elle peut survenir à tout âge, y compris chez les enfants, mais la plupart des cas sont diagnostiqués chez des adultes d’âge moyen ou plus âgés. L’âge moyen au moment du diagnostic est d’environ 50 à 60 ans, bien qu’un petit sous-ensemble de patients puisse être diagnostiqué dès l’âge de 20 ans ou moins.
La TE affecte les hommes et les femmes à peu près également, bien que certaines études aient signalé une légère prédominance féminine.
En termes de facteurs de risque, les causes spécifiques de la TE ne sont pas entièrement comprises, mais certaines mutations génétiques ont été identifiées comme jouant un rôle. Comme mentionné précédemment, les mutations JAK2, CALR et MPL sont associées à la maladie. Ces mutations sont acquises au cours de la vie et ne sont pas héritées.
D’autres facteurs de risque potentiels pour la TE comprennent l’exposition à des produits chimiques toxiques, la radiothérapie et la chimiothérapie. Cependant, davantage de recherches sont nécessaires pour déterminer leur rôle exact dans la maladie.
Il est important de noter que la plupart des personnes atteintes de TE n’ont pas de facteurs de risque identifiables et que la maladie peut survenir de manière aléatoire.
Les symptômes
La thrombocytémie essentielle (TE) est souvent diagnostiquée de manière fortuite lors d’un hémogramme de routine ou lors d’un bilan effectué pour d’autres symptômes ou signes cliniques. Cela est dû au fait que de nombreux patients atteints de TE peuvent ne présenter aucun symptôme apparent, en particulier dans les premiers stades de la maladie.
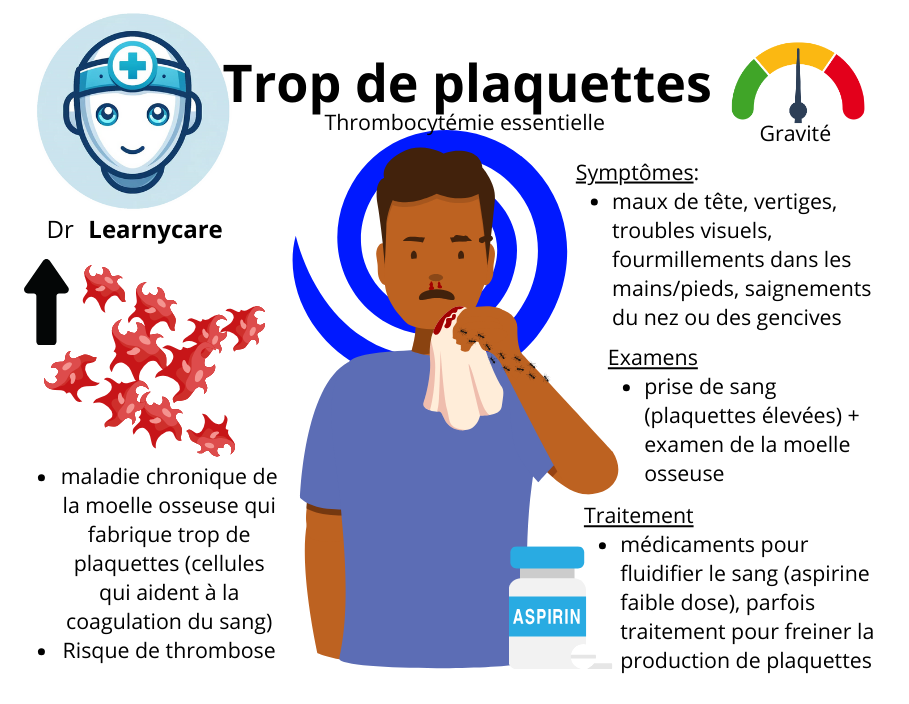
Cependant, certains symptômes peuvent apparaître avec le temps. L’un des symptômes les plus couramment signalés de la TE est l’érythromélalgie, une affection caractérisée par une douleur brûlante et une rougeur dans les mains et les pieds, souvent déclenchée par la chaleur ou l’exercice. Cette affection est causée par l’obstruction de la microcirculation artérielle par les plaquettes sanguines en excès et répond généralement très rapidement à la prise d’aspirine.
Les signes
En ce qui concerne les signes, l’augmentation de la taille de la rate est un signe fréquemment observé chez les patients atteints de TE. La rate est l’organe qui élimine normalement les plaquettes sanguines anciennes ou endommagées de la circulation. En présence d’un nombre excessif de plaquettes, la rate peut augmenter de taille pour faire face à la charge de travail accrue.
Il est également possible que des patients atteints de TE présentent des symptômes tels que des maux de tête, de la fatigue, des saignements ou des ecchymoses inhabituels, une vision trouble ou d’autres problèmes neurologiques. Ces symptômes peuvent être le résultat d’une tendance accrue à la formation de caillots sanguins ou d’une hémorragie due à la quantité excessive de plaquettes.
Les complications
La thrombocytémie essentielle (TE) peut augmenter le risque de thrombose, c’est-à-dire la formation de caillots sanguins. Ces caillots peuvent se former dans n’importe quelle artère ou veine du corps, mais ils posent des risques particulièrement graves lorsqu’ils se forment dans le cerveau (provoquant un accident vasculaire cérébral), le cœur (provoquant un infarctus du myocarde) ou dans les vaisseaux sanguins des membres (provoquant une thrombose veineuse profonde ou une embolie pulmonaire). Ces événements peuvent être la conséquence du syndrome d’hyperviscosité, une affection où le sang devient trop “épais” ou visqueux en raison du nombre excessif de plaquettes.
Paradoxalement, bien que la TE entraîne une surproduction de plaquettes, qui sont des cellules essentielles à la coagulation, elle peut également augmenter le risque de saignements. Cela peut sembler contre-intuitif, mais l’explication réside dans le fait que les plaquettes en excès peuvent ne pas fonctionner correctement, ce qui peut perturber le processus normal de coagulation. Cela dit, les saignements graves sont relativement rares dans la TE et surviennent généralement chez les patients qui ont un nombre extrêmement élevé de plaquettes.
Les symptômes des saignements peuvent varier en fonction de leur localisation et de leur gravité, mais peuvent inclure des ecchymoses faciles, des saignements de nez ou des gencives, du sang dans les selles ou l’urine, ou des règles menstruelles plus lourdes que d’habitude. Tout symptôme de saignement inhabituel doit être évalué par un professionnel de santé.
Les examens
La thrombocytémie essentielle (TE) est généralement diagnostiquée par une série de tests biologiques, principalement par l’analyse du sang. Voici une liste des principaux tests et leurs résultats attendus pour un patient atteint de TE:
- Numération formule sanguine (NFS): ce test mesure le nombre de différents types de cellules sanguines. Dans la TE, le nombre de plaquettes est généralement supérieur à 450 000 par microlitre de sang, ce qui est nettement supérieur à la normale. Les patients atteints de TE peuvent également présenter une légère augmentation du nombre de polynucléaires neutrophiles, un type de globule blanc.
- Frottis sanguin: un frottis sanguin est un test qui permet d’examiner les cellules sanguines au microscope. Chez les patients atteints de TE, on peut observer des anomalies dans la forme et la taille des plaquettes.
- Dosage de l’hémoglobine: l’hémoglobine est une protéine présente dans les globules rouges qui transporte l’oxygène. Dans la TE, le taux d’hémoglobine est généralement normal.
- Protéine C-réactive (CRP): la CRP est une protéine produite par le foie en réponse à une inflammation. Dans la TE, le taux de CRP est généralement normal, car cette maladie n’est pas associée à une inflammation.
- Ferritinémie: la ferritine est une protéine qui stocke le fer dans le corps. Dans la TE, le taux de ferritine est généralement normal.
Ces tests sont généralement répétés régulièrement pour s’assurer de leur résultat.
Bilan sanguin spécifique
En plus des tests de laboratoire généraux, des tests spécifiques peuvent être effectués pour aider à confirmer un diagnostic de thrombocytémie essentielle (TE). Ces tests peuvent inclure :
- Test de la mutation BCR-ABL : la mutation BCR-ABL est caractéristique de la leucémie myéloïde chronique (LMC), une autre maladie myéloproliférative. Un test négatif pour cette mutation aide à exclure la LMC et à soutenir un diagnostic de TE.
- Mesure de la masse globulaire totale : ce test mesure la quantité totale de globules rouges dans le corps. Une valeur normale peut aider à distinguer la TE de la maladie de Vaquez (ou polycythémie vera), qui se caractérise par une augmentation de la masse globulaire totale.
- Test de prolifération spontanée : ce test mesure la capacité des cellules de la moelle osseuse à se multiplier en l’absence de facteurs de croissance. Une prolifération accrue peut être un signe de TE.
- Tests de biologie moléculaire : ces tests recherchent des mutations spécifiques associées à la TE. Plus de la moitié des patients atteints de TE présentent une mutation dans le gène JAK2. Environ 25 % des patients présentent une mutation dans le gène CALR. Une petite proportion de patients peut également présenter une mutation dans le gène MPL. Ces tests peuvent aider à confirmer un diagnostic de TE et peuvent également donner des indications sur le pronostic de la maladie.
Il est important de noter que tous ces tests doivent être interprétés dans le contexte clinique global du patient, et qu’un diagnostic de TE ne peut être posé que sur la base d’un ensemble de critères cliniques, biologiques et pathologiques.
Autre bilan
En plus des tests sanguins, un myélogramme et une biopsie ostéomédullaire peuvent être parfois effectués pour aider à confirmer un diagnostic de thrombocytémie essentielle (TE). Ces tests fournissent une image plus détaillée de l’état de la moelle osseuse, qui est l’endroit où les nouvelles cellules sanguines sont produites.
- Myélogramme: le myélogramme est un test qui implique le prélèvement d’un échantillon de moelle osseuse, généralement à partir de l’os de la hanche. Cet échantillon est ensuite examiné au microscope pour évaluer le nombre et l’apparence des différentes cellules de la moelle osseuse. Dans la TE, la moelle osseuse est généralement riche en cellules et contient de nombreux mégacaryocytes, les cellules responsables de la production des plaquettes.
- Biopsie ostéomédullaire: la biopsie ostéomédullaire est un autre test qui permet d’examiner la moelle osseuse. Elle est généralement effectuée en même temps que le myélogramme et consiste à prélever un petit échantillon de moelle osseuse et de tissu osseux environnant à l’aide d’une aiguille spéciale. Comme avec le myélogramme, on s’attend à trouver une moelle osseuse riche avec de nombreux mégacaryocytes. Les mégacaryocytes peuvent présenter des signes de dystrophie, ce qui signifie qu’ils sont anormalement grands ou ont une forme ou une structure anormale. En outre, on peut observer une diminution du nombre de cellules graisseuses, qui sont généralement présentes en grande quantité dans la moelle osseuse normale.
Ces deux tests peuvent fournir des informations précieuses pour aider à confirmer un diagnostic de TE et pour évaluer la gravité de la maladie. Cependant, ils sont généralement réservés aux cas où le diagnostic est incertain sur la base des tests sanguins seuls.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge de la thrombocytémie essentielle (TE) nécessite une collaboration entre différents professionnels de la santé. Voici comment ces rôles peuvent généralement se répartir:
- Professionnels de santé de ville: ces professionnels, qui peuvent inclure des infirmiers, des pharmaciens et d’autres professionnels de santé non médecins, jouent un rôle clé dans l’orientation des patients vers les soins appropriés. Ils peuvent aussi fournir des conseils et des informations sur la gestion des symptômes de la TE.
- Médecin généraliste: le médecin généraliste est souvent le premier professionnel de santé à suspecter une TE, généralement sur la base des résultats des tests sanguins. Il ou elle peut ensuite référer le patient à un spécialiste pour un diagnostic définitif et un plan de traitement.
- Hématologue: l’hématologue est un médecin spécialisé dans les maladies du sang. Il ou elle jouera un rôle clé dans le diagnostic définitif de la TE, en interprétant les résultats des tests sanguins, en réalisant éventuellement une biopsie de la moelle osseuse et en recherchant les mutations génétiques associées à la TE. L’hématologue sera également responsable de la mise en place et du suivi du plan de traitement, qui peut inclure des médicaments pour réduire le nombre de plaquettes, des anticoagulants pour prévenir la formation de caillots sanguins, et éventuellement une chimiothérapie ou une thérapie ciblée en cas de progression de la maladie.
Le suivi à long terme de la TE nécessitera une communication étroite entre ces différents professionnels de santé, ainsi qu’entre le patient et son équipe de soins. Cela permettra de s’assurer que le traitement est efficace et bien toléré, et de surveiller l’apparition de tout nouveau symptôme ou complication.
Étape 2 : soigner
La prise en charge de la thrombocytémie essentielle (TE) dépend de plusieurs facteurs, y compris la présence ou l’absence de symptômes, l’âge du patient, les antécédents médicaux, et le nombre de plaquettes. La stratégie de traitement a pour objectif principal de réduire le risque de complications thrombotiques et hémorragiques, tout en minimisant les effets secondaires du traitement.
Il est important de noter que chaque patient est unique et que le choix du traitement dépendra de nombreux facteurs, y compris l’état de santé global du patient, la présence d’autres affections médicales, et la réponse du patient au traitement. Par conséquent, le plan de traitement doit toujours être individualisé et discuté en détail avec le patient.
Aller plus loin
Fatigue, maux de tête fréquents… Et si c’était une thrombocytémie essentielle ? Découvrez les signes pour protéger votre santé.

