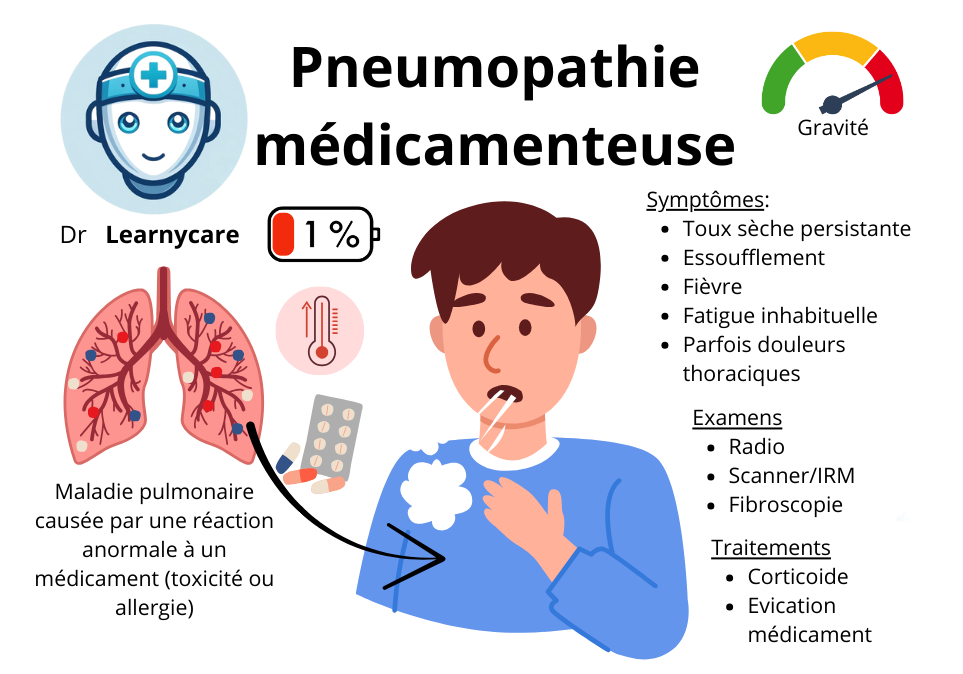
Pneumopathie médicamenteuse
La pneumopathie interstitielle médicamenteuse est un sujet d’intérêt majeur en raison de son lien avec l’utilisation de certains médicaments. Il s’agit d’une affection pulmonaire caractérisée par une inflammation et une fibrose des tissus pulmonaires, qui survient en réponse à l’exposition à certains médicaments. Cette réaction indésirable peut se produire avec une grande variété de médicaments, qu’ils soient prescrits ou en vente libre, et peut entraîner des symptômes respiratoires graves et une altération de la fonction pulmonaire. Comprendre les mécanismes sous-jacents de cette pneumopathie et identifier les médicaments responsables sont des éléments essentiels pour prévenir, diagnostiquer et traiter cette condition. Dans cet article, nous explorerons les facteurs de risque, les manifestations cliniques, les outils diagnostiques et les approches de prise en charge de la pneumopathie interstitielle médicamenteuse, mettant en évidence l’importance de la surveillance des effets indésirables des médicaments sur la santé pulmonaire.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
La pneumopathie interstitielle médicamenteuse est une affection pulmonaire caractérisée par une inflammation et une fibrose des tissus pulmonaires en réponse à l’exposition à certains médicaments.
Explications
Cette réaction indésirable peut être causée par plus de 150 médicaments différents. Lorsque ces médicaments sont pris, ils peuvent déclencher une réponse inflammatoire dans les tissus pulmonaires, ce qui conduit à l’infiltration de cellules et à la formation de cicatrices. Cette altération de la structure pulmonaire peut entraîner des symptômes respiratoires et une altération de la fonction pulmonaire. Comprendre le mécanisme de cette pneumopathie et identifier les médicaments associés sont des éléments essentiels pour prévenir, diagnostiquer et gérer cette affection.
 Diagnostic
Diagnostic
Les personnes concernées
La pneumopathie interstitielle est plus fréquente chez les personnes âgées. Cela peut être dû à une utilisation plus importante de médicaments chez cette population et à une susceptibilité accrue aux effets indésirables. Il est important de noter que cette affection peut survenir chez des personnes de tout âge, en fonction de l’exposition aux médicaments incriminés.
Parmi les facteurs de risque identifiés, le tabagisme est souvent mentionné. Le tabac peut augmenter la susceptibilité aux effets néfastes des médicaments sur les poumons, ce qui peut favoriser le développement de la pneumopathie interstitielle médicamenteuse.
Les symptômes
La pneumopathie interstitielle médicamenteuse peut se présenter de manière aiguë, survenant peu de temps après l’initiation d’un médicament suspecté. Les symptômes peuvent se développer rapidement et inclure des problèmes respiratoires tels que la toux, l’essoufflement et une diminution de la capacité pulmonaire. Il est important de reconnaître ces symptômes précoces afin de permettre un diagnostic précoce et une prise en charge appropriée.
Les signes
Les symptômes de la pneumopathie interstitielle médicamenteuse peuvent varier en fonction du médicament impliqué et de la gravité de l’affection. Les patients peuvent présenter une difficulté respiratoire d’effort, ce qui signifie qu’ils ont du mal à respirer lorsqu’ils font des activités physiques. Une toux sèche peut également être présente, bien qu’elle puisse varier en intensité.
Les signes cliniques associés à la pneumopathie interstitielle médicamenteuse peuvent être subtils et peuvent inclure des crépitants secs de type “velcro” entendus à l’auscultation pulmonaire. One peut aussi remarquer un “hippocratisme digital”, qui se caractérise par une déformation des doigts avec une courbure anormale des ongles. Cependant, il est important de noter que tous les patients ne présentent pas nécessairement ces signes cliniques.
Il est essentiel de reconnaître ces symptômes et signes cliniques afin de permettre un diagnostic précoce et une prise en charge appropriée de la pneumopathie interstitielle médicamenteuse.
Les examens
La radiographie pulmonaire dans le cas de la pneumopathie interstitielle médicamenteuse peut révéler des images en “verre dépoli”. Cela se réfère à une apparence floue des tissus pulmonaires sur la radiographie, ce qui peut être un signe d’inflammation et d’engorgement des espaces interstitiels.
Le scanner pulmonaire est une modalité d’imagerie plus sensible qui peut être utilisée pour évaluer l’extension et les caractéristiques de la pneumopathie interstitielle médicamenteuse. Les résultats du scanner peuvent également montrer des images en “verre dépoli”, qui sont souvent non spécifiques et peuvent être observées dans d’autres affections pulmonaires.
La fibroscopie bronchique avec lavage broncho-alvéolaire est une procédure qui permet de collecter des échantillons de liquide pulmonaire pour une analyse plus approfondie. Dans le cas de la pneumopathie interstitielle médicamenteuse, le lavage broncho-alvéolaire peut révéler une alvéolite lymphocytaire, caractérisée par une augmentation du nombre de lymphocytes dans les échantillons prélevés. De plus, une polynucléose éosinophilique, c’est-à-dire une augmentation du nombre de polynucléaires éosinophiles, peut également être observée.
Ces examens complémentaires aident les professionnels de la santé à évaluer la présence et l’étendue de la pneumopathie interstitielle médicamenteuse, et à confirmer le lien avec l’utilisation de certains médicaments. Ils sont importants pour établir un diagnostic précis et guider la prise en charge et le traitement appropriés.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge de la pneumopathie interstitielle médicamenteuse, différents professionnels de santé peuvent être impliqués.
Les professionnels de santé de ville, tels que les pharmaciens ou les infirmiers, peuvent jouer un rôle important dans l’orientation et les conseils aux patients. Ils peuvent fournir des informations sur les médicaments susceptibles de causer une pneumopathie interstitielle et sensibiliser les patients aux signes et symptômes à surveiller.
Le médecin généraliste joue un rôle clé dans le diagnostic initial de la pneumopathie interstitielle médicamenteuse. Il recueille l’anamnèse du patient, évalue les symptômes et effectue des examens physiques. En fonction des résultats, ils peut demander des examens complémentaires tels que des radiographies pulmonaires, des scanners ou des tests de fonction pulmonaire pour confirmer le diagnostic.
L’avis d’un pneumologue, spécialiste des maladies pulmonaires, est souvent nécessaire pour confirmer le diagnostic et proposer une prise en charge appropriée. Le pneumologue évalue les résultats des examens, interprète les images radiologiques et effectue des tests de fonction pulmonaire plus poussés. Ils peuvent également recommander des traitements spécifiques et fournir un suivi régulier pour surveiller l’évolution de la maladie.
La coordination entre ces différents professionnels de santé est essentielle pour assurer une prise en charge globale et adaptée à chaque patient atteint de pneumopathie interstitielle médicamenteuse.
Étape 2 : traiter les symptômes
Certains médicaments sont souvent utilisés pour réduire l’inflammation pulmonaire associée à la pneumopathie interstitielle médicamenteuse. Le schéma posologique exact et la durée du traitement dépendront de la gravité de la maladie et de la réponse individuelle du patient.
Il est important de souligner que le traitement doit être adapté à chaque patient en fonction de sa situation clinique, de la gravité de la maladie et de la tolérance aux médicaments.
Étape 3 : arrêter le médicament
L’un des éléments clés dans le traitement curatif de la pneumopathie interstitielle médicamenteuse est l’arrêt du médicament incriminé. Dès que la pneumopathie est suspectée ou diagnostiquée, il est essentiel d’interrompre immédiatement l’utilisation du médicament responsable.
L’arrêt du médicament permet de prévenir toute nouvelle exposition aux agents déclencheurs et de stopper la progression de la maladie. Il est important de noter que dans certains cas, l’amélioration des symptômes peut être observée peu de temps après l’arrêt du médicament incriminé.
Cependant, il convient de souligner que l’arrêt du médicament doit être effectué sous surveillance médicale, en particulier si le médicament en question est essentiel pour le traitement d’une autre condition médicale. Dans de tels cas, une évaluation approfondie des risques et des bénéfices doit être réalisée, et il peut être nécessaire de trouver une alternative thérapeutique appropriée.
Il est important de communiquer avec votre médecin ou votre pneumologue pour discuter de l’arrêt du médicament en cause et pour obtenir des conseils sur les mesures à prendre pour gérer votre condition médicale sous-jacente. Une surveillance régulière et des examens de suivi seront nécessaires pour évaluer l’évolution de la maladie et s’assurer que les symptômes s’améliorent après l’arrêt du médicament.
En conclusion, l’arrêt du médicament responsable est une étape essentielle dans le traitement curatif de la pneumopathie interstitielle médicamenteuse. Cependant, cette décision doit être prise en collaboration avec un professionnel de santé afin de garantir une gestion appropriée de la condition médicale sous-jacente tout en évitant les complications liées à l’utilisation du médicament en cause.
Aller plus loin
Des symptômes respiratoires après avoir pris des médicaments ? Découvrez comment la pneumopathie médicamenteuse peut affecter votre santé et les étapes à suivre pour vous protéger !









Laisse ton commentaire
Vous devez être connecté pour poster un commentaire.