Maladie de Wilson
La maladie de Wilson est une affection génétique rare et progressive qui affecte le métabolisme du cuivre dans l’organisme. Elle se caractérise par une accumulation excessive de cuivre dans divers organes, notamment le foie, le cerveau et les yeux. Cette accumulation peut entraîner des dommages tissulaires importants et entraîner une détérioration progressive de la fonction hépatique, neurologique et ophtalmologique.
La détection précoce et le traitement adéquat de la maladie de Wilson sont essentiels pour prévenir les complications graves et préserver la fonction des organes touchés. Un diagnostic précoce peut être difficile car les symptômes peuvent être vagues et progressifs. Cependant, grâce à des tests génétiques et à des examens médicaux approfondis, il est possible d’identifier la maladie et de mettre en place un plan de traitement personnalisé.
Dans cet article, nous explorerons les différents aspects de la maladie de Wilson, y compris ses mécanismes sous-jacents, ses symptômes caractéristiques, les méthodes de diagnostic et les options de traitement disponibles. Nous mettrons également en évidence l’importance d’une prise en charge précoce et appropriée pour améliorer la qualité de vie des personnes atteintes de cette maladie complexe et souvent méconnue.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
La maladie de Wilson, également connue sous le nom de dégénérescence hépato-lenticulaire, est une maladie génétique rare qui se transmet selon un mode autosomique récessif, cela veut dire qu’il faut avoir deux gênes malades pour développer la maladie. Elle se caractérise par une accumulation anormale de cuivre dans divers tissus du corps, notamment le foie et le système nerveux central. Cette accumulation de cuivre peut entraîner des dommages progressifs et potentiellement graves aux organes touchés.
La maladie de Wilson est causée par des mutations génétiques dans le gène ATP7B, qui joue un rôle essentiel dans le transport et la métabolisation du cuivre dans l’organisme. En raison de ces mutations, le cuivre n’est pas correctement éliminé de l’organisme et s’accumule progressivement dans les tissus, en particulier dans le foie et le cerveau.
Explications
La maladie de Wilson est causée par des mutations génétiques dans le gène ATP7B, qui est situé sur le chromosome 13. Ce gène est responsable de la production d’une protéine appelée ATPase 7B, qui joue un rôle crucial dans le transport et le métabolisme du cuivre dans l’organisme.
En raison de ces mutations, la fonction normale de la protéine ATPase 7B est altérée, ce qui entraîne une accumulation excessive de cuivre dans plusieurs organes du corps. Les principaux organes affectés sont le foie, le cerveau et la cornée de l’œil.
Au niveau du foie, l’accumulation de cuivre entraîne des lésions et une inflammation, ce qui peut progressivement conduire à une cirrhose hépatique.
Au niveau cérébral, le cuivre en excès peut causer des dommages aux cellules nerveuses.
Enfin, l’accumulation de cuivre dans la cornée de l’œil peut provoquer des dépôts de cuivre visibles, ce qui donne un aspect verdâtre ou brunâtre à l’œil.
La compréhension des mécanismes moléculaires et des conséquences des mutations dans le gène ATP7B permet de mieux saisir les différents aspects de la maladie de Wilson et d’orienter les approches de diagnostic et de traitement.
 Diagnostic
Diagnostic
Les personnes concernées
L’épidémiologie de la maladie de Wilson montre qu’elle se manifeste généralement chez les enfants et les jeunes adultes, avec un âge moyen de 12 ans. Cependant, il est possible que la maladie soit diagnostiquée à tout âge, parfois même à l’âge adulte.
La prévalence de la maladie de Wilson est estimée à environ 10 cas pour 1 000 000 de personnes, ce qui en fait une maladie relativement rare. Il n’y a pas de facteurs de risque spécifiques connus qui prédisposent au développement de la maladie.
La maladie de Wilson peut se présenter sous différentes formes. La forme pré-symptomatique est caractérisée par une découverte fortuite lors d’un examen de routine ou d’une enquête familiale, sans présence de symptômes évidents.
La forme hépatique se manifeste principalement par des symptômes et des lésions hépatiques, tels que la cirrhose du foie. Cette forme est généralement diagnostiquée chez les patients présentant des anomalies hépatiques.
La forme systémique est la plus sévère et elle implique une atteinte hépatique ainsi qu’une atteinte extra-hépatique, principalement au niveau neurologique. Les symptômes neurologiques peuvent inclure des tremblements, des mouvements anormaux, des troubles de la coordination et des problèmes psychiatriques.
La reconnaissance et la distinction entre les différentes formes de la maladie de Wilson sont essentielles pour un diagnostic précis et un traitement approprié.
Les signes
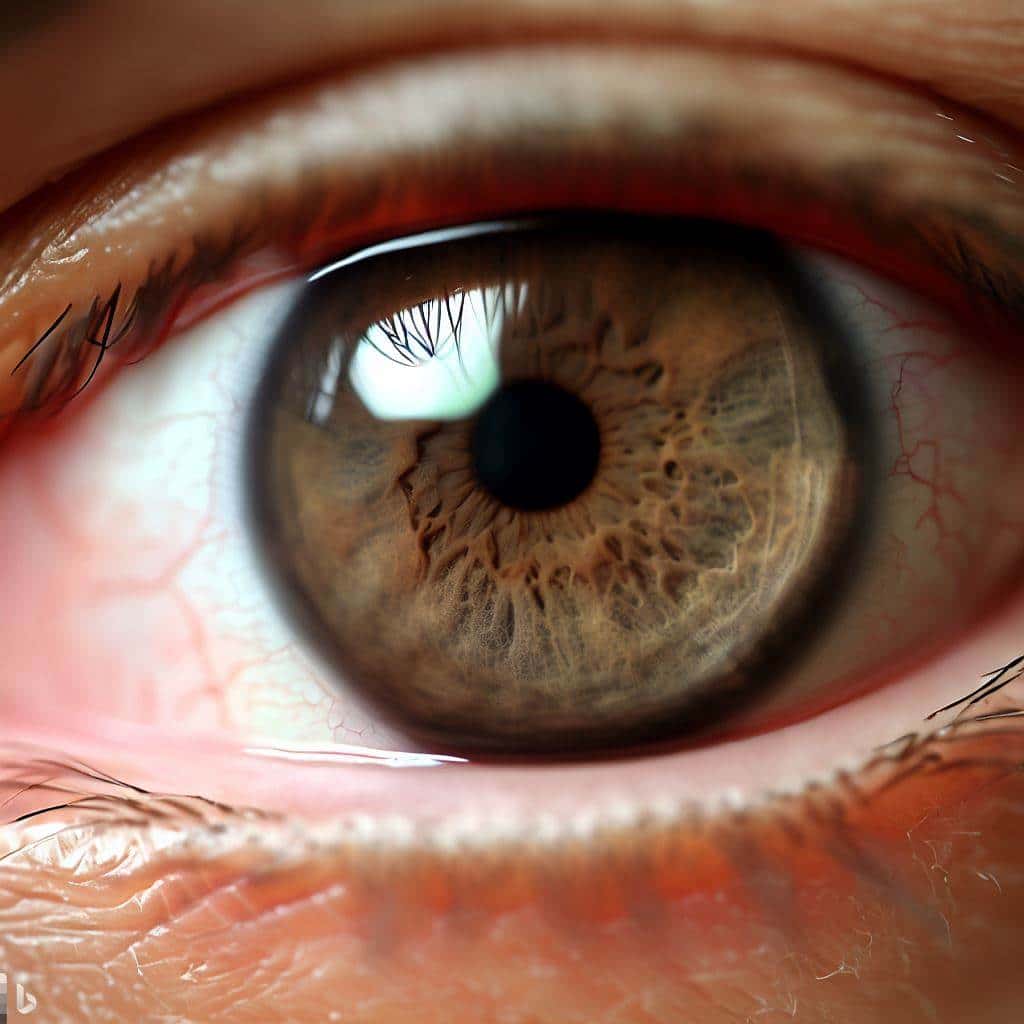
Lors de l’examen ophtalmologique dans la maladie de Wilson, l’inspection de l’œil peut révéler la présence d’un anneau cornéen de « Kayser-Fleischer ». Cet anneau est caractérisé par une décoloration verdâtre ou brune située à la périphérie de la cornée. Il est présent chez environ 50% des patients atteints de la maladie de Wilson.
L’anneau cornéen de Kayser-Fleischer est dû à l’accumulation de cuivre dans la cornée. Il est le résultat de la présence de dépôts de cuivre dans les tissus de la cornée, en particulier dans la zone de transition entre la cornée et l’iris. Cet anneau peut être observé à l’aide d’un examen ophtalmologique standard, tel que l’inspection de l’œil à la lampe à fente.
La présence de l’anneau cornéen de Kayser-Fleischer est un signe caractéristique de l’accumulation de cuivre dans le corps due à la maladie de Wilson. Cependant, il est important de noter que tous les patients atteints de la maladie de Wilson ne développent pas cet anneau. Par conséquent, son absence ne permet pas d’exclure le diagnostic de la maladie.
Les complications
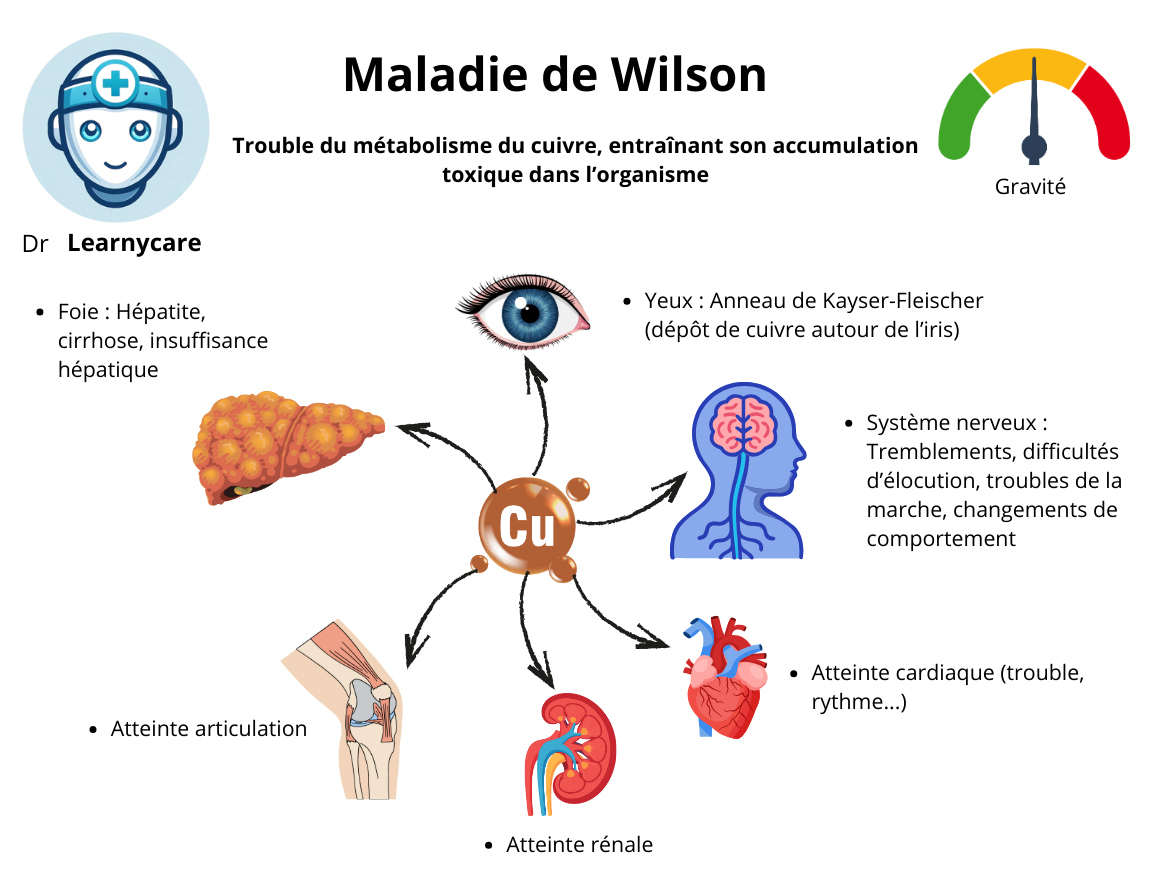
Dans la maladie de Wilson, diverses complications peuvent survenir en raison de l’accumulation de cuivre dans plusieurs organes du corps. Voici quelques-unes des complications courantes associées à cette maladie :
- Signes hépatiques : environ 45% des patients présentent des manifestations hépatiques, telles que l’hépatite, la fibrose hépatique et la cirrhose. Dans certains cas graves, une hépatite fulminante peut se développer, nécessitant une transplantation hépatique. La jaunisse peut être liée à l’atteinte du foie.
- Signes neurologiques : environ 35% des patients présentent des signes neurologiques liés à l’accumulation de cuivre dans le système nerveux central. Cela peut inclure des symptômes tels que des tremblements, des troubles des mouvements, de la coordination, de la parole et des changements comportementaux.
- Signes ORL : certains patients peuvent présenter des symptômes ORL, tels que des troubles de la déglutition, une altération de la parole ou des mouvements musculaires incontrôlés sur la face.
- Signes psychiatriques : environ 10% des patients développent des manifestations psychiatriques, notamment des troubles de l’humeur, des changements de personnalité, des troubles anxieux ou des symptômes psychotiques.
- Signes gynécologiques : chez les femmes atteintes de la maladie de Wilson, des anomalies du cycle menstruel, des troubles de la fertilité ou d’autres problèmes gynécologiques peuvent survenir en raison de l’accumulation de cuivre dans les tissus.
- Signes rhumatologiques : dans certains cas, des manifestations rhumatologiques telles que des douleurs articulaires, des arthropathies ou des symptômes similaires à ceux de la polyarthrite rhumatoïde peuvent être observées.
Il est important de noter que la gravité et l’étendue des complications peuvent varier d’un patient à l’autre. Une prise en charge médicale appropriée, y compris un traitement spécifique pour réduire l’accumulation de cuivre, peut aider à prévenir ou à atténuer ces complications et à améliorer la qualité de vie des patients atteints de la maladie de Wilson.
Les examens
Pour confirmer le diagnostic de la maladie de Wilson, des analyses biologiques sont nécessaires. Voici quelques éléments clés qui sont évalués lors des tests :
Sang :
- Céruléoplasminémie : le taux de céruléoplasmine, une protéine qui transporte le cuivre dans le sang, est généralement diminué dans la maladie de Wilson. Cependant, il est important de noter que chez certains patients, la céruléoplasminémie peut être normale.
- Cuprémie : la quantité de cuivre dans le sang est mesurée. Dans la maladie de Wilson, la cuprémie est généralement réduite.
- Ratio cuivre échangeable/cuivre sérique total (REC) : ce ratio est calculé pour évaluer la proportion de cuivre libre dans le sérum. Un ratio supérieur à 18,5% est souvent observé chez les patients atteints de la maladie de Wilson.
- Cuivre échangeable : il s’agit de la partie labile du cuivre dans le sérum. Un niveau élevé de cuivre échangeable peut indiquer une accumulation anormale de cuivre.
Urines :
- Cuprurie des 24 heures : la quantité de cuivre excrétée dans les urines sur une période de 24 heures est mesurée. Dans la maladie de Wilson, la cuprurie est généralement augmentée.
Analyse moléculaire du gène ATP7B : une analyse génétique peut être réalisée pour détecter les mutations dans le gène ATP7B, qui est responsable de la maladie de Wilson. Cela permet de confirmer le diagnostic et d’identifier les mutations spécifiques présentes chez le patient.
Il est important de noter que ces tests biologiques doivent être interprétés en tenant compte des symptômes cliniques, des antécédents familiaux et d’autres éléments diagnostiques. Dans certains cas, des tests de provocation à la D-Pénicillamine peuvent également être utilisés, mais ils sont principalement validés chez l’enfant.
La combinaison de ces différentes analyses permet d’établir un diagnostic précis de la maladie de Wilson et de déterminer le meilleur plan de prise en charge pour le patient.
Biopsie
Dans certains cas, lorsque les résultats des analyses biologiques ne sont pas concluants ou pour évaluer l’atteinte hépatique de manière plus précise, une biopsie hépatique peut être réalisée. Cette procédure consiste à prélever un échantillon de tissu hépatique pour examen histologique et dosage du cuivre intra hépatique.
Lors de l’étude histologique, le tissu hépatique est examiné au microscope pour évaluer les lésions spécifiques associées à la maladie de Wilson, telles que l’accumulation de cuivre dans les hépatocytes. Un dosage du cuivre intra hépatique est également réalisé pour quantifier la quantité de cuivre présente dans le tissu hépatique. Un niveau de cuivre intra hépatique supérieur à 250 µg par gramme de tissu sec (soit 3,94 µM) est généralement considéré comme anormal et peut confirmer le diagnostic de la maladie de Wilson.
La biopsie hépatique et l’étude histologique permettent de mieux comprendre l’atteinte hépatique spécifique chez chaque patient et peuvent aider à orienter le choix du traitement et le suivi de la maladie.
Il est important de souligner que la décision de réaliser une biopsie hépatique est prise au cas par cas, en fonction des caractéristiques individuelles du patient et de la nécessité d’obtenir des informations complémentaires pour établir un diagnostic précis et guider la prise en charge.
Autres cas
La maladie de Wilson peut entraîner plusieurs complications visibles sur les examens complémentaires.
L’anémie hémolytique observée dans la maladie de Wilson peut être due à la toxicité du cuivre sur les globules rouges. Elle se caractérise par une diminution des taux d’haptoglobine, une protéine impliquée dans la liaison et l’élimination de l’hémoglobine libre dans le sang, ainsi qu’un test de Coombs négatif. La thrombopénie isolée et la leucopénie sont également des complications hématologiques associées à la maladie.
Les résultats perturbés du bilan hépatique, tels que les taux élevés d’ASAT, d’ALAT, de PAL, de GGT, de bilirubine et la baisse du taux de protéines totales (TP), reflètent l’atteinte hépatique dans la maladie de Wilson. L’échographie doppler hépatique peut être réalisée pour évaluer la fonction hépatique et détecter d’éventuelles anomalies vasculaires. Dans les cas graves, un bilan hépatique très perturbé avec une diminution significative du TP peut indiquer une insuffisance hépatique.
Le fibroscan et le fibrotest sont des examens utilisés pour évaluer la fibrose hépatique, qui peut se développer dans les stades avancés de la maladie de Wilson. L’endoscopie digestive haute (FOGD) peut être réalisée pour évaluer d’éventuelles varices œsophagiennes associées à l’hypertension portale.
L’IRM cérébrale est utilisée pour évaluer l’atteinte de la substance grise dans la maladie de Wilson. Cette maladie peut provoquer des lésions neurologiques, en particulier dans les régions du cerveau impliquées dans le contrôle moteur.
L’ECG et l’échographie cardiaque sont réalisés pour évaluer la présence de cardiomyopathie, de troubles du rythme cardiaque et de dysautonomie, qui sont des complications cardiaques possibles dans la maladie de Wilson.
Ces différentes manifestations et examens reflètent la diversité des atteintes causées par la maladie de Wilson, qui peut affecter à la fois le foie, le système hématologique, le système nerveux central et le cœur. Un suivi régulier et une prise en charge appropriée sont essentiels pour gérer ces complications et prévenir les conséquences à long terme.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge de la maladie de Wilson nécessite une approche multidisciplinaire impliquant différents professionnels de santé. Voici quelques spécialistes qui peuvent être impliqués dans la prise en charge de cette maladie :
- Médecin généraliste : le médecin généraliste joue un rôle clé dans le diagnostic initial de la maladie de Wilson. Il peut également surveiller les symptômes et coordonner les soins globaux du patient.
- Neurologue : les manifestations neurologiques de la maladie de Wilson peuvent nécessiter l’intervention d’un neurologue. Ils peuvent évaluer et traiter les troubles du mouvement, les problèmes de coordination et autres symptômes neurologiques associés.
- Hépatologue : étant donné que la maladie de Wilson affecte principalement le foie, un hépatologue est souvent impliqué dans la prise en charge. Ils peuvent surveiller la fonction hépatique, évaluer l’étendue de la lésion hépatique et recommander des traitements spécifiques.
- Pédiatre : la maladie de Wilson peut se manifester dès l’enfance. Dans ces cas, un pédiatre spécialisé dans les maladies génétiques peut être impliqué dans le suivi et la prise en charge des enfants atteints.
- Psychiatre : certains patients atteints de la maladie de Wilson peuvent présenter des troubles psychiatriques, tels que des changements de comportement, des troubles de l’humeur ou des troubles cognitifs. Un psychiatre peut évaluer et traiter ces symptômes.
- Professionnels paramédicaux : différents professionnels paramédicaux peuvent être impliqués dans la prise en charge de la maladie de Wilson en fonction des besoins spécifiques du patient. Cela peut inclure des infirmiers de premiers recours, orthophonistes pour les troubles de la parole et du langage, des psychologues pour le soutien émotionnel, des kinésithérapeutes pour la rééducation physique, des neuropsychologues pour l’évaluation cognitive, des ergothérapeutes pour l’aide à l’autonomie quotidienne et des infirmières pour le suivi et les soins infirmiers.
La coordination entre ces différents spécialistes est essentielle pour assurer une prise en charge globale et adaptée aux besoins individuels des patients atteints de la maladie de Wilson.
Étape 2 : soulager les symptômes
Le traitement symptomatique de la maladie de Wilson est adapté aux symptômes spécifiques présentés par chaque patient. Étant donné que la maladie de Wilson peut entraîner différents problèmes médicaux, le traitement symptomatique sera varié et dépendra des manifestations cliniques individuelles. Voici quelques exemples de traitements symptomatiques pouvant être utilisés :
- Traitement des troubles neurologiques : selon les symptômes neurologiques présents, différents médicaments peuvent être utilisés, tels que des agents anticonvulsivants pour les crises épileptiques, des médicaments pour le tremblement ou la dystonie, ou des traitements de réadaptation pour les problèmes de coordination.
- Gestion des troubles hépatiques : les patients atteints de la maladie de Wilson peuvent développer une hépatite, une cirrhose ou d’autres problèmes hépatiques. Le traitement peut inclure des mesures visant à améliorer la fonction hépatique, telles que des modifications du régime alimentaire, des médicaments spécifiques ou, dans certains cas, une greffe de foie.
- Prise en charge des troubles psychiatriques : certains patients atteints de la maladie de Wilson peuvent présenter des problèmes psychiatriques tels que des troubles de l’humeur, des changements de comportement ou des troubles de l’anxiété. Le traitement peut impliquer une thérapie psychologique, des médicaments psychotropes ou une combinaison des deux.
- Traitement des complications cardiaques : dans les cas où la maladie de Wilson entraîne des complications cardiaques, des traitements spécifiques peuvent être nécessaires, tels que des médicaments pour contrôler la pression artérielle ou la fonction cardiaque, ou des interventions chirurgicales si nécessaire.
Il est important de souligner que le traitement symptomatique de la maladie de Wilson doit être adapté à chaque patient en fonction de ses symptômes spécifiques et de la gravité de la maladie. Une approche individualisée et une coordination entre les différents spécialistes de santé sont essentielles pour optimiser les résultats de traitement et améliorer la qualité de vie des patients atteints de la maladie de Wilson.
Étape 3 : soigner
Le traitement curatif de la maladie de Wilson vise à réduire l’accumulation de cuivre dans l’organisme et à prévenir les dommages causés par cette accumulation. Le traitement de première ligne pour la forme pré-symptomatique de la maladie de Wilson comprend l’utilisation de médicaments qui bloquent l’absorption intestinale du cuivre. Tous les médicaments ne se valent pas.
 Surveillance
Surveillance
Le traitement de la maladie de Wilson est nécessaire tout au long de la vie du patient. L’objectif principal est de maintenir une concentration de cuivre normale dans l’organisme et de prévenir les complications associées.
L’efficacité du traitement est évaluée par le suivi régulier des paramètres biologiques tels que la cuprurie des 24 heures et le cuivre échangeable. Ces mesures doivent se normaliser avec le traitement. De plus, une régression progressive de la cytolyse hépatique est attendue dans les six à douze mois suivant le début du traitement.
Le suivi médical régulier est essentiel pour surveiller l’évolution de la maladie et l’efficacité du traitement. Cela comprend des consultations spécialisées, des bilans biologiques, des échographies hépatiques et éventuellement des IRM cérébrales. La fréquence des examens dépend de la gravité de l’atteinte hépatique initiale et des symptômes présents.
Le pronostic de la maladie de Wilson est généralement favorable lorsque le traitement est initié précocement, en particulier chez les patients pré-symptomatiques. Cependant, l’évolution peut varier d’un individu à l’autre, en particulier pour les formes neurologiques. Certaines formes sévères peuvent avoir une évolution fatale malgré le traitement. Il n’existe pas encore de facteur pronostic précis identifié pour prédire l’évolution de la maladie.
En conclusion, le suivi médical régulier et la conformité au traitement sont essentiels pour maintenir une gestion optimale de la maladie de Wilson et prévenir les complications à long terme. Un diagnostic précoce et un traitement approprié permettent d’améliorer considérablement le pronostic des patients atteints de cette maladie génétique rare.
Prévention
La prévention vise à éviter l’aggravation de la maladie et à prévenir les complications, en particulier la cirrhose. Certains conseils peuvent être donnés pour réduire la charge de cuivre dans l’organisme.
Aller plus loin
Apprenez à reconnaître les signes silencieux de la maladie de Wilson pour protéger votre santé.










Laisse ton commentaire
Vous devez être connecté pour poster un commentaire.