Rupture de vaisseau pendant la grossesse
L’accouchement est souvent imaginé comme un moment de joie, la concrétisation de mois d’attente et d’anticipation. Cependant, il est également accompagné de son lot de défis et de complications potentielles qui nécessitent une surveillance attentive. L’une de ces complications est la rupture de vaisseau pendant la grossesse, appelé aussi “hémorragie de Benckiser”, un terme peut-être inconnu du grand public, mais d’une importance capitale pour les professionnels de santé. Elle survient lorsque la rupture des membranes, couramment appelée “rupture de la poche des eaux”, entraîne la déchirure d’un vaisseau praevia, causant une hémorragie fœtale. Bien que rare, cette situation peut mettre en jeu la vie du bébé à naître. Dans cet article, nous plongerons dans les détails de cette complication obstétricale, ses implications et les mesures prises pour la prévenir.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
L’hémorragie de Benckiser fait référence à une hémorragie fœtale provoquée par la dilacération d’un vaisseau praevia lors de la rupture des membranes (communément appelée “rupture de la poche des eaux”).
Explications
Durant la grossesse, les vaisseaux sanguins fœtaux ou placentaires peuvent parfois traverser les membranes au-dessus du col de l’utérus, une affection appelée vasa praevia. Bien que rare, c’est une situation préoccupante car ces vaisseaux sont vulnérables à la rupture lorsque les membranes se rompent, que ce soit spontanément ou lors d’interventions médicales. La rupture de ces vaisseaux peut entraîner une perte rapide de sang fœtal, mettant la vie du fœtus en grave danger.
Il est essentiel de diagnostiquer cette affection avant l’accouchement pour prendre les précautions nécessaires, car une intervention rapide est cruciale pour la sécurité du bébé. Les professionnels de santé utilisent des ultrasons pour détecter la présence de vasa praevia et planifier une césarienne avant la rupture des membranes pour éviter l’hémorragie de Benckiser.
 Diagnostic
Diagnostic
Les personnes concernées
L’épidémiologie d’une maladie ou d’une affection médicale concerne l’étude de sa fréquence, de sa distribution et des facteurs associés dans une population donnée. Concernant l’hémorragie de Benckiser, il s’agit en réalité d’une conséquence de la présence d’un vasa praevia, un phénomène obstétrical rare.
Prévalence :
- Le vasa praevia est une affection rare. La prévalence est estimée entre 1 sur 2 500 à 1 sur 5 000 naissances, selon les études et les populations étudiées.
Facteurs de risque associés :
- Placenta praevia: la présence d’un placenta praevia augmente le risque de vasa praevia.
- Grossesses multiples: les grossesses gémellaires ou multiples peuvent augmenter le risque.
- Fécondation in vitro (FIV) : les grossesses issues de la FIV semblent avoir un risque accru de vasa praevia.
- Chirurgies ou procédures utérines antérieures: les cicatrices ou les interventions antérieures sur l’utérus peuvent également augmenter le risque.
Mortalité et Morbidité :
- En l’absence de diagnostic préalable et de prise en charge adaptée, la mortalité fœtale associée à la rupture d’un vasa praevia peut être élevée, certains rapports suggérant un taux pouvant atteindre 50% ou plus.
- Avec une détection précoce et une prise en charge appropriée, notamment la réalisation d’une césarienne avant la rupture des membranes, la mortalité fœtale peut être considérablement réduite.
Détection et Surveillance :
- Grâce aux progrès de l’imagerie obstétricale, en particulier l’échographie Doppler, la détection anténatale du vasa praevia est de plus en plus courante, permettant une prise en charge adaptée pour prévenir l’hémorragie de Benckiser.
Les symptômes
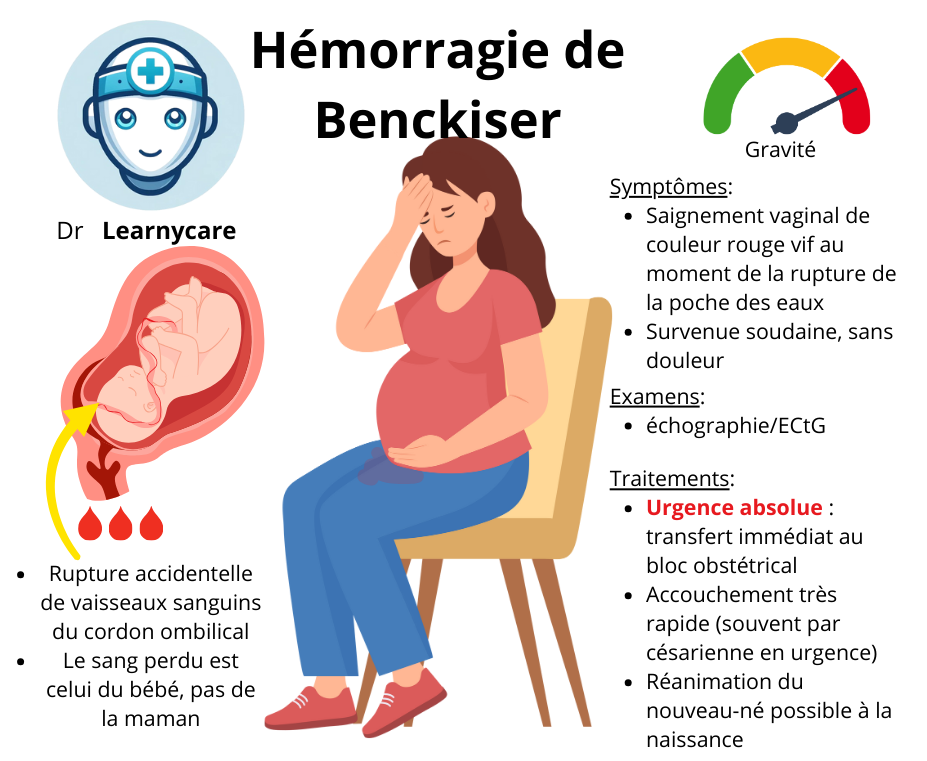
L’hémorragie de Benckiser est une complication obstétricale qui survient lors de la rupture de la poche des eaux, aussi connue sous le nom de rupture des membranes. Cette rupture peut se produire naturellement lorsque la femme est sur le point d’accoucher, ou elle peut être provoquée médicalement. Lors de cette rupture, si un vaisseau praevia (un vaisseau sanguin fœtal ou placentaire traversant les membranes au-dessus du col de l’utérus) est présent, il peut être déchiré, entraînant une hémorragie.
Il est crucial de reconnaître cette affection le plus tôt possible pour assurer la sécurité du fœtus. Voici les symptômes à surveiller :
- Symptômes généraux: la mère se trouve généralement en bon état général. Ceci peut être trompeur car c’est le fœtus qui saigne, et non la mère. Ainsi, malgré l’apparence de bien-être de la mère, le fœtus peut être en grave danger.
- Symptômes gynécologiques: une métrorragie intense de sang rouge est généralement le signe le plus révélateur de cette affection. Contrairement à d’autres complications obstétricales, cette hémorragie s’accompagne d’une absence de douleur, ce qui peut retarder la reconnaissance de la gravité de la situation.
Les signes
L’hémorragie de Benckiser est une complication obstétricale grave qui survient lors de la rupture d’un vasa praevia lors de la rupture des membranes. Sa détection rapide est cruciale pour assurer la sécurité du fœtus. Voici les signes cliniques qui peuvent être observés :
Signes Généraux:
- Constantes: les constantes vitales de la mère, telles que la tension artérielle, le pouls, la température et la fréquence respiratoire, demeurent généralement stables. Cela peut être trompeur car, malgré l’apparence de bien-être de la mère, c’est le fœtus qui saigne, mettant sa vie en danger.
Signes Gynécologiques:
- Inspection :
- Au spéculum: il permet d’observer l’origine du saignement. Dans le cas de l’hémorragie de Benckiser, le saignement sera identifié comme ayant une origine endo-utérine, c’est-à-dire provenant de l’intérieur de l’utérus.
- Palpation:
- Normale: l’examen abdominal par palpation ne révèle généralement pas d’anomalie spécifique ou de douleur associée à cette hémorragie. L’utérus peut se sentir normal au toucher et ne présente pas de signes de contractilité ou de douleur anormale.
Ces signes cliniques peuvent être subtiles et, dans certains cas, la seule manifestation apparente est un saignement vaginal. La vigilance est donc essentielle pour détecter rapidement cette condition et assurer une prise en charge appropriée.
Les examens
Lorsqu’une hémorragie de Benckiser est suspectée, il est crucial d’agir rapidement. Bien que certains examens puissent aider à confirmer le diagnostic et à évaluer l’état du fœtus, il est essentiel de ne pas laisser ces investigations retarder la prise en charge urgente. Voici les examens qui peuvent éventuellement être effectués :
1) Biologie en urgence :
- NFS-P (Numération Formule Sanguine – Plaquettes) : cet examen permet d’évaluer rapidement la quantité de globules rouges, de globules blancs et de plaquettes dans le sang. Une baisse du taux d’hémoglobine peut indiquer une hémorragie importante.
- RAI, ABO, Rhésus : ces tests sanguins déterminent le groupe sanguin et le facteur Rhésus de la mère, essentiels en cas de besoin de transfusion sanguine.
- Hémostase : cet examen évalue la capacité du sang à coaguler, ce qui est crucial en cas d’hémorragie pour déterminer le risque de saignement continu.
2) Electrocardiotocogramme (ECTG) :
- L’ECTG mesure les contractions utérines et la fréquence cardiaque fœtale. Dans le contexte de l’hémorragie de Benckiser, une souffrance fœtale peut être mise en évidence par des anomalies sur cet examen.
 Le traitement
Le traitement
Étape 1 : prendre en charge en urgence
Face à une suspicion d’hémorragie de Benckiser, la prise en charge doit être rapide et efficace pour assurer la sécurité de la mère et du fœtus. Voici les étapes clés de la prise en charge :
1) Évaluation initiale :
- Stabilisation de la mère : les médecins s’assurent que la mère est stable sur le plan hémodynamique. Les constantes vitales (pression artérielle, fréquence cardiaque, fréquence respiratoire, saturation en oxygène) doivent être surveillées en continu.
2) Consultation spécialisée :
- Avis obstétrical : un obstétricien spécialisé doit être consulté en urgence. Si possible, avoir une équipe obstétricale prête pour une intervention chirurgicale si nécessaire.
- Avis anesthésique : en préparation d’une possible césarienne d’urgence ou d’autres interventions, un anesthésiste doit également être consulté.
3) Préparation pour une possible intervention chirurgicale :
- Césarienne d’urgence : si le fœtus est en détresse ou si l’hémorragie est importante, une césarienne d’urgence peut être nécessaire pour sauver la vie du fœtus.
- Préparation pour la transfusion : étant donné le risque d’hémorragie importante, il faut préparer une transfusion sanguine pour la mère si nécessaire. Cela implique des tests sanguins rapides pour déterminer le groupe sanguin et le facteur Rhésus.
Il est crucial de souligner que face à une hémorragie de Benckiser, chaque minute compte. L’équipe médicale doit agir rapidement et de manière coordonnée pour assurer la meilleure issue possible pour la mère et l’enfant.
 Surveillance
Surveillance
Après la naissance, le nouveau-né doit être étroitement surveillé pour détecter d’éventuels signes de détresse ou d’anémie liés à l’hémorragie.
La mère doit également être surveillée pour détecter tout signe de complications post-opératoires ou d’hémorragie continue.
En l’absence de diagnostic préalable et de prise en charge adaptée, la mortalité fœtale associée à la rupture d’un vasa praevia peut être élevée, certains rapports suggérant un taux pouvant atteindre 50% ou plus.
Avec une détection précoce et une prise en charge appropriée, notamment la réalisation d’une césarienne avant la rupture des membranes, la mortalité fœtale peut être considérablement réduite.
Prévention
Échographie avec Doppler :
Elle est cruciale pour la détection anténatale des facteurs de risque de l’hémorragie de Benckiser. Une insertion basse ou latérale du placenta, ou la présence d’un cotylédon placentaire bas situé, peut éveiller des suspicions. L’échographie Doppler permet alors de visualiser la circulation sanguine et d’identifier la présence d’un vasa praevia.
Aller plus loin
Saignements inattendus, douleurs abdominales… Et si c’était une rupture de vaisseau durant la grossesse ? Apprenez à repérer les signes pour protéger votre santé et celle de votre bébé.

