Syndrome néphrotique idiopathique chez l’enfant

Imaginez un filtre ultra-performant qui garde tout ce qui est précieux à l’intérieur une affection tout en laissant sortir les déchets. C’est exactement ce que font vos reins chaque jour. Mais que se passe-t-il lorsque ce filtre commence soudainement à dysfonctionner, en particulier chez les plus petits d’entre nous? C’est là que le syndrome néphrotique idiopathique chez l’enfant entre en jeu, une affection mystérieuse qui peut affecter les enfants, leur causant des symptômes qui vont de l’œdème (gonflement) au risque d’infections. Ce syndrome peut être une épreuve déconcertante pour les enfants et leurs familles. Alors, qu’est-ce qui le déclenche ? Est-ce réversible ? Et comment cela affecte-t-il la vie d’un enfant ? Si vous êtes parent, grand-parent, enseignant ou simplement curieux, vous ne voudrez pas manquer notre exploration de cette affection médicale complexe et souvent mal comprise. Accrochez vous, nous allons vous emmener dans un voyage fascinant à travers les mystères du corps humain.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
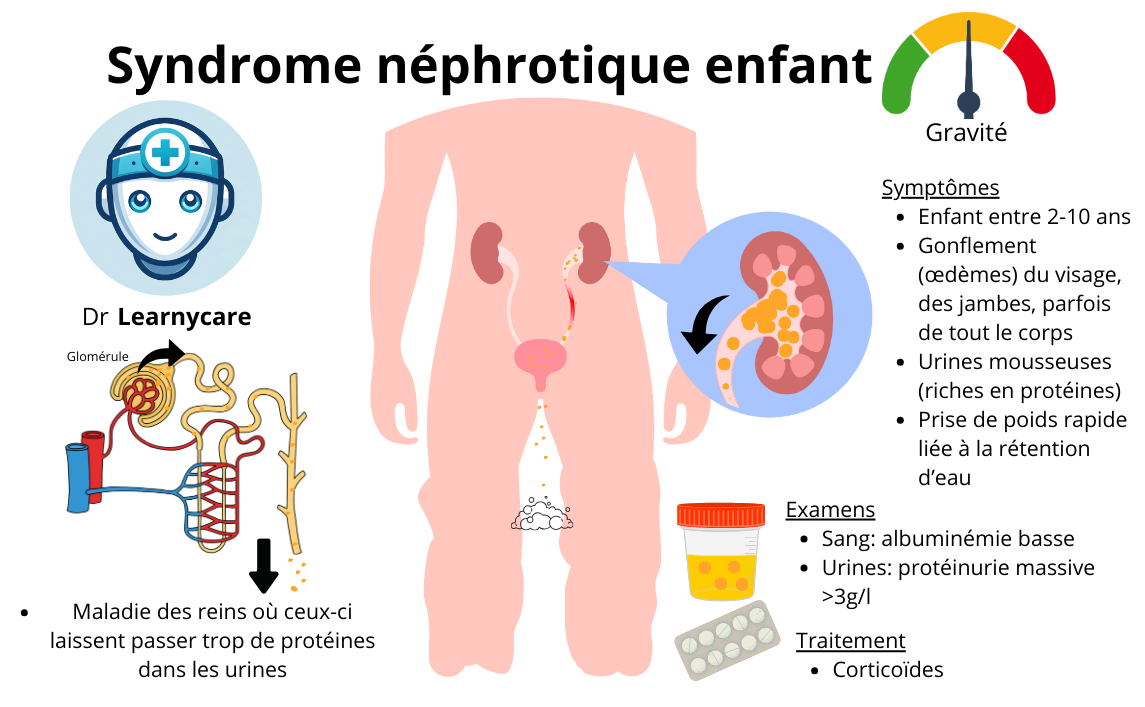
Le syndrome néphrotique idiopathique de l’enfant est une affection rénale qui se caractérise par des niveaux élevés de protéines dans l’urine, un faible taux de protéines dans le sang, un gonflement (œdème) souvent visible au niveau du visage et des jambes, ainsi qu’un risque accru d’infections et d’autres complications. Le terme “idiopathique” signifie que la cause sous-jacente de l’affection est inconnue.
Explications
Au cœur de ce syndrome se trouve une perturbation du filtre rénal, plus précisément au niveau des glomérules, qui sont de minuscules unités de filtration dans les reins. Dans le syndrome néphrotique idiopathique, les charges négatives de la membrane basale du glomérule sont perdues. Ces charges négatives agissent normalement comme une barrière sélective, empêchant les grosses molécules comme les protéines de passer dans l’urine. Lorsque ces charges sont perdues, cette sélectivité est compromise, permettant ainsi à des protéines de grande taille de s’échapper dans l’urine.
Cette perte de protéines entraîne à son tour toute une cascade d’effets secondaires, notamment une diminution des protéines dans le sang, qui peut provoquer des œdèmes, et une susceptibilité accrue aux infections en raison du rôle crucial que jouent les protéines dans le système immunitaire.
En comprenant ces mécanismes, les lecteurs peuvent mieux appréhender la complexité de cette affection et l’importance d’un diagnostic et d’un traitement précoces.
 Diagnostic
Diagnostic
Les personnes concernées
L’interrogatoire médical est une étape clé pour comprendre les symptômes et l’historique médical de l’enfant. Les questions peuvent porter sur l’apparition des symptômes, les antécédents médicaux, et d’autres facteurs pouvant contribuer au diagnostic.
Le syndrome néphrotique idiopathique de l’enfant affecte principalement les enfants âgés de 1 à 12 ans. Curieusement, les statistiques montrent que les garçons sont beaucoup plus susceptibles d’être touchés que les filles, avec un ratio d’environ 3 garçons pour chaque fille atteinte. Cette disproportion soulève des questions intéressantes sur les rôles potentiels des facteurs biologiques ou environnementaux dans le développement de cette maladie.
L’un des facteurs de risque associés au syndrome néphrotique idiopathique est l’atopie, une prédisposition à développer certaines formes d’allergies, comme l’asthme, l’eczéma ou le rhume des foins. Bien que le lien entre l’atopie et le syndrome néphrotique ne soit pas entièrement compris, leur association fréquente suggère un terrain immunologique commun.
Certaines circonstances semblent précéder l’apparition du syndrome néphrotique chez l’enfant. Parfois, il peut être déclenché ou exacerbé par des événements tels qu’une vaccination ou un syndrome infectieux ORL (oreille, nez, gorge). Cependant, il est important de noter que ces événements ne sont pas considérés comme des causes directes mais plutôt comme des facteurs qui peuvent jouer un rôle dans le déclenchement de la maladie chez les enfants prédisposés.
Les symptômes
L’un des symptômes les plus notables est l’apparition rapide et importante d’un gonflement ou œdème, qui peut affecter différentes parties du corps. Ce gonflement peut être particulièrement alarmant et constitue souvent la raison pour laquelle les parents cherchent une aide médicale d’urgence.
Les signes
Voici les signes qui peuvent faire penser à la maladie :
- Poids Augmenté : le gain de poids est souvent l’un des premiers signes cliniques et peut être attribué à la rétention d’eau due au déséquilibre des protéines.
- Tension artérielle normale : contrairement à d’autres maladies rénales qui peuvent entraîner une hypertension, la tension artérielle est généralement normale dans les cas de syndrome néphrotique idiopathique chez l’enfant (ou légèrement élevée).
- Inspection: l’œdème est souvent de couleur blanche et déclive, c’est-à-dire qu’il a tendance à se déplacer vers les parties inférieures du corps en raison de la gravité.
- Palpation: l’œdème est généralement mou au toucher et prend le godet, ce qui signifie qu’une légère pression du doigt laisse une marque temporaire.
Le diagnostic et la gestion du syndrome néphrotique idiopathique chez l’enfant sont complexes, mais en connaissant les symptômes et les signes cliniques, les parents et les soignants sont mieux équipés pour reconnaître cette affection et chercher un avis médical approprié. Les caractéristiques distinctives de cette maladie, comme l’œdème explosif et le gain de poids, peuvent servir de signaux d’alerte cruciaux nécessitant une intervention médicale rapide.
Les complications
Le syndrome néphrotique idiopathique chez l’enfant n’est pas sans risques et peut entraîner diverses complications graves si un traitement adéquat n’est pas mis en place. Voici quelques-unes des complications possibles :
1. Œdèmes généralisés
- Le gonflement peut se manifester dans diverses parties du corps, y compris l’enveloppe du poumon, du cœur, du tube digestif, des testicules.
2. Thromboses vasculaires
- En raison des changements dans la coagulation liés aux fuites urinaires de diverses protéines et facteurs, il y a un risque accru de thromboses, à la fois artérielles et veineuses chez l’enfant. Chez l’adulte, ce risque est principalement veineux.
3. Surdosage en médicaments
- Les médicaments habituellement liés à l’albumine pourraient voir leur fraction libre active augmenter, augmentant ainsi leur potentiel d’effets indésirables.
4. Insuffisance rénale chronique
- L’inflammation glomérulaire peut être soit une cause sous-jacente soit une complication de la maladie. Dans certains cas, cela peut évoluer vers une insuffisance rénale chronique.
5. Dyslipidémie
- Une production accrue d’apolipoprotéine B peut entraîner des déséquilibres lipidiques, ce qui peut augmenter le risque de maladies cardiovasculaires à long terme.
6. Malnutrition et Retard de Croissance
- Une limitation des protides à 1g/kg plus la protéinurie des 24 heures est souvent recommandée pour minimiser la malnutrition et le retard de croissance qui peuvent découler de la maladie.
7. Infections Bactériennes et Virales
- La fuite d’immunoglobulines (IgG) et de compléments à travers les reins peut rendre l’enfant plus susceptible aux infections.
La gestion des complications du syndrome néphrotique idiopathique chez l’enfant est un défi médical complexe qui nécessite une prise en charge multidisciplinaire. Être conscient de ces complications et savoir comment les gérer peut faire toute la différence dans le pronostic à long terme de la maladie.
Les examens
La surveillance biologique est un élément essentiel dans le diagnostic et la gestion du syndrome néphrotique idiopathique chez l’enfant. Voici une liste des principaux tests et analyses recommandés :
Numération Formule Sanguine (NFS)
- Ce test évalue les différents composants du sang et est utile pour déceler des signes d’infection, d’anémie ou d’autres troubles hématologiques.
Ionogramme
- Ce test permet de mesurer les niveaux d’ions comme le sodium, le potassium, et le chlore, qui sont essentiels pour les fonctions cellulaires et la régulation du volume d’eau dans le corps.
Créatininémie
- Ce test mesure la créatinine dans le sang, un indicateur clé de la fonction rénale.
Bandelette Urinaire
- Ce test rapide permet de détecter la présence de protéines dans l’urine, un signe potentiel du syndrome néphrotique.
Protéinurie des 24 heures
- Le taux doit être supérieur à 50 mg/kg/jour, ou un rapport protéinurie sur créatininurie supérieur à 200 mg/mmol (ou 2 g/g) sur un échantillon d’urine pour être considéré comme symptomatique du syndrome néphrotique.
Électrophorèse des Protéines Urinaires
- Plus de 25% d’albumine dans l’échantillon est un signe que le rein n’arrive pas à retenir les grosses protéines.
Albumine
- Des niveaux inférieurs à 30 g/l sont considérés comme alarmants et fait partie de la définition de syndrome néphrotique.
Protides
- Des niveaux inférieurs à 60 g/l suggèrent que la baisse des protéines est sévère (fuite dans les urines).
Ces examens biologiques permettent non seulement de poser un diagnostic précis mais aussi de surveiller l’efficacité du traitement et d’anticiper les complications possibles. Ils sont donc essentiels pour une prise en charge globale et efficace du syndrome néphrotique idiopathique chez l’enfant.
Biopsie rénale ?
La biopsie rénale est généralement évitée chez les enfants atteints de syndrome néphrotique idiopathique sous certaines affections :
- Âge entre 1 et 12 ans
- Aucun antécédent personnel ou familial en uro-néphrologie
- Pas de signes extra-rénaux
- Biologie indicative d’un syndrome néphrotique pur (pas d’hématurie macroscopique, ni d’hypertension artérielle sévère, ni d’insuffisance rénale; compléments et FAN négatifs)
La biopsie est particulièrement envisagée en cas d’échec des traitements initiaux.
- Nombre de biopsies : généralement, trois biopsies sont réalisées pour l’examen.
- Microscope optique : on retrouve généralement une des trois lésions principales:
- Lésion glomérulaire minime (environ 80% des cas)
- Hyperhyalinose segmentaire focale (affectant quelques anses et quelques glomérules; environ 10% des cas)
- Prolifération mésangiale diffuse (environ 10% des cas)
- Immunofluorescence : généralement négative.
- Microscopie électronique : rarement effectuée, mais peut montrer une fusion des pieds des podocytes, les cellules qui tapissent les glomérules rénaux.
La biopsie rénale offre une confirmation histologique du diagnostic et permet une meilleure individualisation du traitement. Elle est cependant souvent évitée dans des cas où le syndrome néphrotique est très probablement primitif et répond bien au traitement initial.
Autres examens complémentaires
Dans le cadre de la prise en charge du syndrome néphrotique idiopathique chez l’enfant, plusieurs autres examens peuvent être nécessaires pour évaluer l’étendue de la maladie et anticiper les complications. Voici quelques-uns de ces examens :
1. Radiographie Pulmonaire
- Pour détecter une éventuelle accumulation de liquide dans les poumons ou d’autres anomalies pulmonaires.
2. Échographie Transthoracique
- Utilisée pour évaluer la fonction cardiaque et vérifier l’absence de complications cardiaques liées à la maladie.
3. Échographie Abdominale
- Pour évaluer la taille et la structure des reins et autres organes abdominaux, ainsi que pour détecter des complications comme l’ascite (accumulation de liquide dans l’abdomen).
4. Bilan Lipidique
- Compte tenu du risque de dyslipidémie, un bilan lipidique complet est souvent recommandé.
5. Tests de Coagulation
- TCA (Temps de Céphaline Activé) et TQ (Temps de Quick) : Pour évaluer le système de coagulation et le risque de thrombose.
- ATIII (Antithrombine III) : Une diminution des niveaux peut indiquer un risque accru de thrombose.
- Fibrinogène : Pour évaluer le potentiel de coagulation du sang.
- D-Dimères : Un test pour exclure la présence de caillots de sang anormaux.
Ces examens complémentaires permettent une évaluation complète de l’état de l’enfant et sont essentiels pour la planification du traitement et la prévention des complications. Ils contribuent à une prise en charge globale et individualisée du syndrome néphrotique idiopathique chez l’enfant.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge du syndrome néphrotique idiopathique chez l’enfant est un effort coordonné impliquant différents professionnels de santé à divers niveaux :
1. Professionnels de Santé de Ville
- Ces professionnels sont souvent les premiers points de contact pour les familles. Ils peuvent orienter vers les services médicaux appropriés pour des tests plus approfondis.
2. Médecin Généraliste
- Le médecin généraliste est souvent la première personne à évaluer l’enfant présentant des symptômes qui pourraient être liés au syndrome néphrotique. Un dépistage initial, souvent via des tests urinaires et sanguins, est effectué. Si le syndrome néphrotique est suspecté, une référence à un spécialiste est généralement faite.
3. Néphrologue
- Un néphrologue (médecin spécialisé en néphrologie, l’étude des maladies rénales) prend le relais pour un diagnostic plus approfondi. Cela inclut généralement une hospitalisation pour la première poussée du syndrome néphrotique afin de confirmer le diagnostic et d’initier le traitement approprié.
La prise en charge du syndrome néphrotique idiopathique est souvent complexe et nécessite une collaboration étroite entre ces différents niveaux de soins pour assurer le meilleur résultat possible pour l’enfant atteint.
Étape 2 : soigner
1ère ligne : Gestion des Apports Hydrosodés
La gestion des apports en eau et en sel est cruciale pour gérer le syndrome néphrotique. L’apport en eau est ajusté en fonction des besoins spécifiques de l’enfant.
La prise en charge du régime alimentaire est un élément clé du traitement du syndrome néphrotique chez les enfants, et une étroite collaboration avec un professionnel de santé est indispensable pour une gestion optimale.
Perfusion d’Albumine
La perfusion d’albumine est réservée aux cas sévères et doit être effectuée sous l’avis spécialisé du pédiatre néphrologue.
Utilisation de Diurétiques
Les diurétiques peuvent être utilisés pour gérer les symptômes du syndrome œdémateux, mais leur utilisation doit être faite avec prudence et sur recommandation du pédiatre néphrologue.
Contrôle de la Tension Artérielle
Des médicaments antihypertenseurs peuvent être nécessaires selon les recommandations classiques.
La prise en charge du syndrome néphrotique idiopathique de l’enfant est multidisciplinaire et nécessite souvent une collaboration étroite entre le médecin généraliste, le pédiatre néphrologue, et d’autres professionnels de la santé. Le traitement est souvent symptomatique et individualisé, nécessitant un suivi régulier et des ajustements basés sur la réponse au traitement et les effets secondaires.
Étape 3 : soigner
Le traitement curatif se fait en plusieurs étapes, en fonction de la réponse au traitement et de la sévérité des symptômes. Voici un aperçu des différentes lignes de traitement :
1ère Ligne : Corticothérapie
2ème Ligne : Méthylprednisolone
3ème Ligne : Médicaments Immunosuppresseurs
L’usage de ces médicaments de 3ème ligne est souvent limité en raison de leurs nombreux effets secondaires et doit être initié et suivi par des spécialistes.
Il est à noter que le choix du traitement dépend de nombreux facteurs, y compris la sévérité des symptômes, l’âge de l’enfant, et d’autres affections médicales sous-jacentes. Le suivi médical régulier est essentiel pour évaluer l’efficacité du traitement et surveiller les effets secondaires.
 Surveillance
Surveillance
Le traitement et la surveillance doivent être individualisés et régulièrement adaptés en fonction de l’évolution clinique et des résultats des examens de suivi.
Prévention
La prévention doit être adaptée individuellement en fonction de l’état de santé global de l’enfant et de ses risques spécifiques. Toujours consulter un professionnel de santé pour des conseils personnalisés.
Aller plus loin
Gonflements, urine trouble… Et si c’était un syndrome néphrotique idiopathique chez votre enfant ? Apprenez à reconnaître les signes pour agir vite et protéger sa santé.









Laisse ton commentaire
Vous devez être connecté pour poster un commentaire.