Bloc auriculoventriculaire
Le cœur, ce précieux organe qui bat inlassablement pour maintenir le flux de la vie à travers notre corps, est un véritable chef d’orchestre. Pour qu’il accomplisse son travail efficacement, chaque partie du cœur doit s’activer en parfaite harmonie, respectant un tempo dicté par l’ensemble des signaux électriques qui le traversent. Mais que se passe-t-il lorsque ces signaux sont interrompus, brouillant cette symphonie bien réglée ? C’est ici que nous rencontrons le bloc auriculoventriculaire (BAV), un trouble qui ralentit, voire stoppe complètement, la transmission des impulsions électriques entre les oreillettes et les ventricules du cœur. Ce dysfonctionnement peut provoquer des symptômes allant de la fatigue et des palpitations à des épisodes de syncope et même, dans les cas graves, à une insuffisance cardiaque.
Mais n’ayez crainte, car malgré sa gravité potentielle, le bloc auriculoventriculaire peut être géré avec succès grâce aux progrès de la médecine moderne, et ainsi rétablir le rythme et remettre la symphonie de la vie sur la bonne voie.
Nous vous invitons à poursuivre ce voyage à travers les méandres du cœur, pour découvrir et comprendre le bloc auriculoventriculaire, un trouble cardiaque à la fois fascinant et stimulant.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
Le bloc auriculoventriculaire (BAV) est une anomalie de la conduction électrique du cœur. Dans un cœur normal, les signaux électriques voyagent des oreillettes (la partie supérieure du cœur) aux ventricules (la partie inférieure du cœur) via une voie de conduction spécifique comprenant le nœud auriculo-ventriculaire et le faisceau de His. Cependant, dans le BAV, cette transmission des signaux électriques est retardée ou complètement bloquée.
Les BAV sont classés en plusieurs types, en fonction de la gravité de l’interruption de la conduction:
BAV de type 1 (ou BAV de premier degré) : c’est le type le moins grave de BAV. Dans ce cas, les signaux électriques sont simplement ralentis lorsqu’ils passent par le nœud auriculo-ventriculaire, mais tous les signaux atteignent les ventricules. C’est pourquoi le BAV de premier degré est souvent asymptomatique et peut même passer inaperçu.
BAV de type 2 : Ici, certains signaux électriques ne parviennent pas aux ventricules. Il existe deux sous-types :
- Mobitz 1 (ou Wenckebach) : il y a un allongement progressif de la conduction auriculo-ventriculaire au niveau du nœud auriculo-ventriculaire jusqu’à ce qu’une impulsion soit complètement bloquée.
- Mobitz 2 : il y a un blocage complet mais intermittent de la conduction auriculo-ventriculaire au niveau du faisceau de His ou en dessous (infra-hissien).
BAV de type 3 (ou BAV de troisième degré, ou BAV complet) : C’est le type de BAV le plus grave. Aucun signal électrique ne peut atteindre les ventricules à partir des oreillettes. Dans ce cas, les ventricules battent à leur propre rythme, qui est beaucoup plus lent que le rythme normal commandé par les oreillettes.
Chacun de ces types de BAV a des implications cliniques spécifiques et peut nécessiter une prise en charge différente. Il est donc important pour les professionnels de santé de faire un diagnostic précis lorsqu’ils suspectent un BAV.
Explications
Les blocs auriculo-ventriculaires peuvent avoir de nombreuses causes, allant des processus naturels comme le vieillissement à des affections médicales spécifiques et l’utilisation de certains médicaments. Voici les principales causes :
L’âge : comme pour de nombreux aspects de notre santé, l’âge peut avoir un impact sur le fonctionnement de notre cœur. En vieillissant, le système de conduction électrique du cœur peut se détériorer, ce qui peut entraîner un bloc auriculoventriculaire.
Infarctus du myocarde : un infarctus du myocarde, ou crise cardiaque, peut endommager le système de conduction du cœur. La gravité du bloc auriculoventriculaire dépend de la localisation de l’infarctus. Si l’infarctus est inférieur, le bloc est généralement au-dessus du faisceau de His (supra-hissien) et est donc moins grave. Si l’infarctus est antérieur, le bloc se situe en dessous du faisceau de His (infra-hissien), ce qui peut être potentiellement plus grave.
Médicaments : certains médicaments, notamment les digitaliques, les quinidiniques, les bêta-bloquants et les imipraminiques, peuvent interférer avec la conduction électrique dans le cœur, provoquant un bloc auriculoventriculaire.
Causes rares : il existe plusieurs causes rares de bloc auriculoventriculaire, dont la maladie de Chagas, le rétrécissement aortique, la cardiomyopathie non obstructive, des lésions chirurgicales ou accidentelles, et des troubles auto-immuns ou génétiques. Certaines affections, comme l’endocardite d’Osler, la sarcoïdose, la spondylarthrite ankylosante, la maladie de Steinert, l’hémochromatose, et des infections comme la diphtérie ou la maladie de Lyme, peuvent également causer un bloc auriculoventriculaire.
Blocs congénitaux : Ces cas sont très rares et peuvent avoir une origine auto-immune et/ou génétique.
Il est important de noter que bien que ces causes soient différentes, elles peuvent toutes entraîner une interruption ou un ralentissement de la conduction électrique entre les oreillettes et les ventricules, ce qui est caractéristique d’un bloc auriculoventriculaire.
 Diagnostic
Diagnostic
Les personnes concernées
La fréquence du bloc auriculoventriculaire (BAV) peut varier en fonction de plusieurs facteurs, dont l’âge, le sexe, la présence de certaines affections médicales, et le type spécifique de BAV (par exemple, BAV du premier, deuxième ou troisième degré). Les données précises peuvent varier en fonction de la population étudiée et des critères de diagnostic utilisés.
Par exemple, une étude réalisée sur une population d’adultes âgés aux États-Unis a trouvé que la prévalence du BAV de premier degré était d’environ 1,1%, tandis que la prévalence du BAV de deuxième degré était d’environ 0,02%. La prévalence du BAV de troisième degré, aussi connu comme un bloc cardiaque complet, est généralement inférieure à 0,02%.
Cependant, il est important de noter que ces taux de prévalence peuvent être plus élevés chez les personnes âgées et chez les personnes atteintes de certaines affections médicales, comme les maladies cardiaques. De plus, la prévalence du BAV peut être sous-estimée, car de nombreuses personnes atteintes de BAV de premier ou deuxième degré ne présentent pas de symptômes et ne sont pas diagnostiquées.
Les symptômes
Les blocs auriculo-ventriculaires (BAV) peuvent varier grandement en termes de présentation clinique, dépendant largement du type et de la gravité du bloc. Certains patients peuvent rester asymptomatiques pendant longtemps, sans se rendre compte qu’ils ont un BAV.
Voici les symptômes possibles :
- BAV de premier degré : dans le BAV de premier degré, le signal électrique est simplement ralenti lorsqu’il passe du nœud auriculo-ventriculaire. La plupart des personnes avec un BAV de premier degré ne présentent pas de symptômes.
- BAV de deuxième degré : dans le BAV de deuxième degré, certains signaux électriques ne parviennent pas à atteindre les ventricules. Cela peut provoquer des symptômes tels que des palpitations, une sensation de faiblesse ou de fatigue, des étourdissements, ou des évanouissements.
- BAV de troisième degré : dans le BAV de troisième degré, aussi appelé bloc cardiaque complet, aucun signal électrique ne parvient aux ventricules. C’est une affection médicale grave qui peut causer des symptômes graves tels que des étourdissements, des évanouissements, une fatigue extrême, une difficulté à respirer, des douleurs thoraciques, une confusion ou un essoufflement.
Néanmoins, lorsque des symptômes se manifestent, ils sont souvent liés à une diminution de la capacité du cœur à pomper le sang de manière efficace. Le symptôme le plus courant du BAV est la palpitation, une sensation de battement de cœur irrégulier ou rapide. Les patients peuvent sentir que leur cœur saute des battements ou bat à un rythme inhabituel.
Il est important de noter que les symptômes du BAV peuvent également être confondus avec ceux d’autres troubles cardiaques. Par conséquent, tout symptôme inhabituel ou persistant doit être évalué par un professionnel de santé afin de poser un diagnostic précis et d’instaurer le traitement approprié.
Les signes
L’un des principaux signes cliniques d’un bloc auriculoventriculaire (BAV) est le rythme cardiaque plus lent que la normale. Normalement, le rythme cardiaque au repos est d’environ 60 à 100 battements par minute. En cas de bradycardie, le rythme cardiaque peut descendre en dessous de 60 battements par minute.
Il convient de noter que tous les patients atteints de BAV ne présentent pas nécessairement une bradycardie. Les symptômes et les signes cliniques peuvent varier grandement en fonction de la gravité du bloc. Par exemple, un BAV de premier degré peut ne pas causer de bradycardie ou d’autres symptômes perceptibles.
Les complications
Un évanouissement soudain peut être un signe d’un bloc auriculoventriculaire (BAV) sévère. La syncope est généralement brève, dure moins de trois minutes, et peut s’accompagner d’une faiblesse musculaire, de contractions musculaires involontaires, d’une pâleur, d’une respiration rapide, suivi d’un retour rapide à la conscience.
La syncope peut être causée par une réduction de l’apport sanguin au cerveau, qui peut se produire en cas de BAV lorsque le rythme cardiaque ralentit tellement que le cœur n’est pas en mesure de pomper suffisamment de sang vers le cerveau.
Les symptômes graves d’un BAV peuvent également inclure des épisodes de sensation de presque évanouissement, des symptômes neurologiques tels que des étourdissements ou une confusion, une fatigue ou une faiblesse, une difficulté à respirer, des douleurs thoraciques et un rythme cardiaque inférieur à 30 battements par minute.
Ces symptômes peuvent indiquer un BAV de deuxième ou de troisième degré, qui sont plus graves et nécessitent souvent un traitement plus agressif, comme l’implantation d’un pacemaker. Il est donc essentiel de consulter un professionnel de la santé si vous présentez l’un de ces symptômes.
Les examens
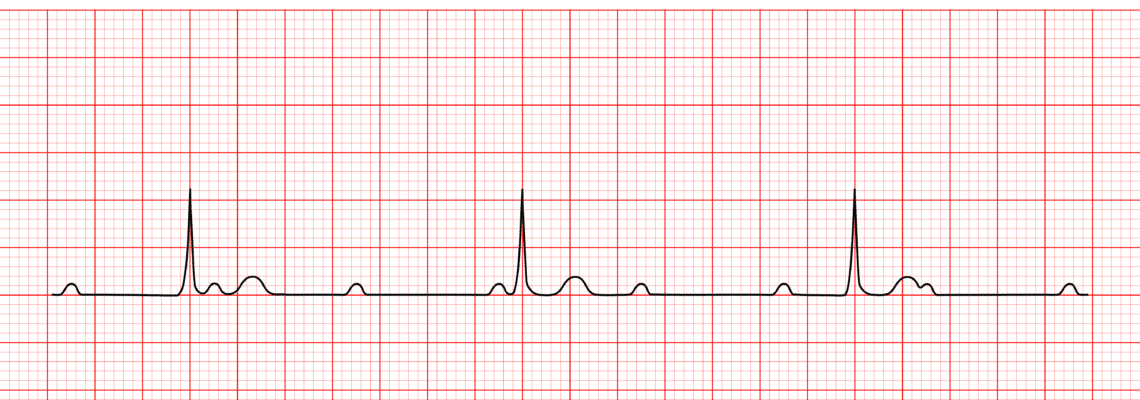
Un électrocardiogramme (ECG) est un test crucial pour diagnostiquer un bloc auriculoventriculaire (BAV). Il enregistre l’activité électrique du cœur et peut aider à identifier le type de BAV.
BAV de type 1 ou BAV du premier degré: l’ECG montre un intervalle PR prolongé, supérieur à 0,200 secondes. Cela signifie qu’il y a un délai dans la conduction des signaux du nœud auriculo-ventriculaire au ventricule. Cependant, tous les signaux atteignent le ventricule, de sorte que chaque onde P est suivie d’un complexe QRS.
BAV de type 2:
- Mobitz I (ou Wenckebach): sur l’ECG, l’intervalle PR s’allonge progressivement jusqu’à ce qu’une onde P ne soit pas suivie d’un complexe QRS.
- Mobitz II: l’ECG montre un blocage intermittent de la conduction ventriculaire. Cela peut se présenter comme un bloc 2/1, 3/1, 4/1, ce qui signifie que le deuxième, troisième ou quatrième signal auriculaire n’est pas conduit au ventricule.
BAV de type 3 ou BAV complet: l’ECG montre une dissociation complète entre les ondes P et les complexes QRS. Les ondes P n’entraînent pas de QRS, et les QRS évoluent pour leur propre compte.
- Si les QRS sont fins, cela suggère un échappement situé en haut (jonctionnel), ce qui est généralement mieux toléré.
- Si les QRS sont larges, cela indique un échappement situé en bas (hissien ou infra-hissien), ce qui est généralement une situation plus grave et nécessite souvent un traitement d’urgence.
Holter ECG: c’est un type de monitorage électrocardiographique en continu qui est généralement effectué pendant 24 à 48 heures. Le patient porte un dispositif portable qui enregistre en continu l’activité électrique du cœur pendant cette période. Le Holter ECG est particulièrement utile pour détecter les anomalies de la conduction cardiaque, comme un bloc auriculoventriculaire, qui peuvent ne pas se produire pendant un ECG standard de courte durée. Il peut également aider à déterminer la gravité du bloc et son impact sur la santé du patient.
Exploration endocavitaire: c’est une procédure invasive qui permet d’examiner directement les structures internes du cœur. Elle peut aider à déterminer la localisation précise et le degré du bloc auriculoventriculaire. L’exploration endocavitaire peut impliquer l’utilisation de cathéters pour enregistrer les signaux électriques à l’intérieur du cœur, ce qui peut aider à préciser le diagnostic. Cependant, en raison de son caractère invasif, cette procédure est généralement réservée aux cas où d’autres méthodes de diagnostic non invasives ne sont pas suffisantes.
Un bilans sanguin
Un bilan sanguin peut être réalisé dans le cadre de l’évaluation globale d’un patient présentant un bloc auriculoventriculaire (BAV), bien qu’il n’ait pas de rôle spécifique dans le diagnostic du BAV lui-même. Cependant, il peut aider à identifier les affections sous-jacentes ou associées qui pourraient contribuer au développement du BAV ou être affectées par celui-ci.
Voici quelques-uns des tests qui pourraient être inclus dans le bilan sanguin :
- Numération formule sanguine (NFS) : cela comprend le nombre de globules rouges, de globules blancs et de plaquettes, et peut aider à détecter des signes d’anémie, d’infection ou d’autres problèmes.
- Les tests de la fonction rénale : ces tests mesurent le niveau de certaines substances dans le sang, telles que la créatinine et l’urée, qui peuvent indiquer comment les reins fonctionnent.
- Tests de la fonction hépatique : ces tests évaluent le niveau de certaines enzymes et protéines dans le sang qui peuvent indiquer comment le foie fonctionne.
- Test des électrolytes : il mesure le niveau de différents électrolytes dans le sang, comme le potassium, le sodium et le calcium, qui sont essentiels pour le bon fonctionnement des cellules nerveuses et musculaires, y compris les cellules du cœur.
- Tests cardiaques spécifiques : par exemple, les niveaux de troponine, une protéine libérée lorsque le muscle cardiaque est endommagé, peuvent être élevés dans certaines affections cardiaques.
Rappelez-vous, ces tests ne diagnostiquent pas directement le BAV, mais ils peuvent aider à évaluer l’état de santé général du patient et à identifier d’autres affections qui pourraient nécessiter une gestion.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge du bloc auriculoventriculaire (BAV) nécessite une approche multidisciplinaire:
- Les professionnels de santé de ville (médecins généralistes, infirmières, etc.) jouent un rôle crucial dans l’orientation et le conseil des patients. Ils sont souvent les premiers à détecter les symptômes d’un BAV lors des consultations de routine, grâce à l’auscultation et à l’examen du patient.
- Le médecin généraliste est souvent celui qui dépiste le BAV. Il peut détecter un rythme cardiaque lent ou irrégulier lors de l’examen physique du patient, ce qui peut être un signe de BAV. Le médecin généraliste peut alors référer le patient à un cardiologue pour des investigations plus poussées.
- Les cardiologues et les rythmologues sont des spécialistes du cœur et des troubles du rythme cardiaque. Ils ont une expertise particulière dans le diagnostic et la gestion des BAV. Ils peuvent réaliser et interpréter des tests plus avancés, tels que l’électrocardiogramme, le Holter ECG et l’exploration endocavitaire. Ils peuvent également recommander et mettre en œuvre des traitements appropriés pour le BAV, comme les médicaments ou l’implantation d’un pacemaker.
Il est important de noter que le BAV peut parfois être asymptomatique ou provoquer des symptômes bénins qui peuvent passer inaperçus. Par conséquent, les examens de santé réguliers sont essentiels pour dépister et traiter précocement cette affection.
Étape 2 : soigner
la gestion du bloc auriculoventriculaire (BAV) est généralement déterminée par la gravité des symptômes du patient et le type de BAV. Le but du traitement est de rétablir un rythme cardiaque normal et de prévenir les complications potentiellement mortelles.
Décelez les premiers signes du bloc auriculo-ventriculaire pour protéger le rythme et la santé de votre cœur.

