Drépanocytose
Drépanocytose, anémie falciforme, sicklémie… Peut-être que ces termes vous sont inconnus, peut-être qu’ils vous paraissent lointains, mais ils désignent en fait une maladie génétique du sang d’une réalité préoccupante et universelle. Impactant plus de 300 000 naissances par an à travers le monde, la drépanocytose se caractérise par des globules rouges déformés, adoptant une forme en faucille, qui perturbent la circulation sanguine et provoquent des crises douloureuses souvent insoutenables. Cette maladie, bien que peu médiatisée, est la plus répandue des affections héréditaires. Alors plongeons ensemble dans le monde méconnu mais fascinant de la drépanocytose, pour comprendre, apprendre et éveiller les consciences sur une maladie qui touche des millions de personnes à travers le globe.
 Qu’est-ce que ?
Qu’est-ce que ?
Définition
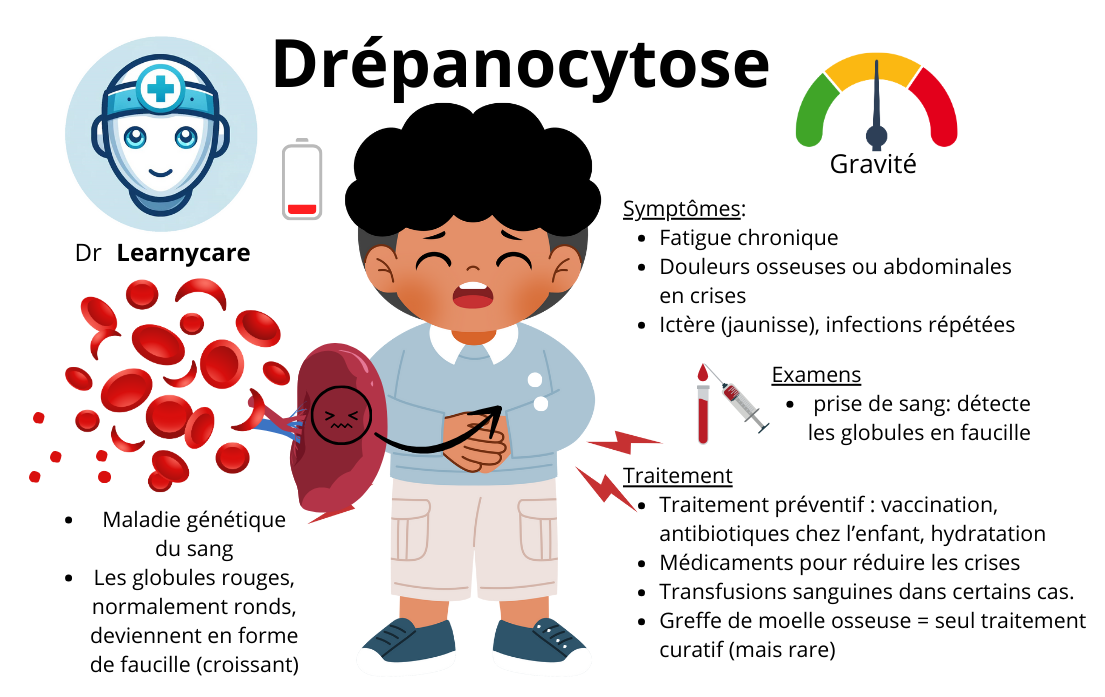
La drépanocytose est une maladie génétique autosomique récessive caractérisée par une mutation sur le gène de la bêta-globine, une composante essentielle de l’hémoglobine, la protéine qui permet aux globules rouges de transporter l’oxygène dans le corps.
Dans un contexte génétique, “autosomique” signifie que le gène affecté est situé sur un des 22 paires de chromosomes non-sexuels, ou autosomes, tandis que “récessif” signifie que deux copies du gène, une de chaque parent, doivent être présentes pour qu’une personne développe la maladie.
La mutation spécifique qui provoque la drépanocytose entraîne la production d’une forme anormale de l’hémoglobine appelée hémoglobine S. Sous certaines conditions, comme le stress ou un faible niveau d’oxygène, l’hémoglobine S peut provoquer les globules rouges à prendre une forme rigide et en “faucille” (d’où le nom de la maladie), qui peut obstruer les vaisseaux sanguins et entraîner divers problèmes de santé, y compris des crises de douleur sévère, des infections, l’anémie, et des dommages aux organes.
Explications
La drépanocytose est une maladie complexe qui implique un certain nombre de mécanismes physiopathologiques différents. Cette maladie est liée à une mutation du gène de la bêta-globine qui se trouve sur le chromosome 11. Cette mutation génétique entraîne le remplacement de l’acide glutamique par la valine au niveau du sixième résidu de la chaîne bêta de l’hémoglobine, ce qui entraîne la production d’une forme anormale d’hémoglobine connue sous le nom d’hémoglobine S (HbS).
Normalement, l’hémoglobine se trouve dans un état liquide dans les globules rouges, ce qui leur permet de rester souples et de passer facilement à travers les vaisseaux sanguins. Cependant, sous certaines conditions – telles que l’hypoxie (manque d’oxygène), la déshydratation, l’acidose (excès d’acide dans le corps) ou l’hyperthermie (augmentation de la température du corps) – l’hémoglobine S se polymérise, ou forme des chaînes rigides.
Types
La drépanocytose peut se présenter sous plusieurs formes génétiques différentes, en fonction de la façon dont la mutation du gène de la bêta-globine est héritée. Les trois formes majeures de la drépanocytose sont:
- Homozygotie S/S (drépanocytose SS) : c’est la forme la plus courante et la plus sévère de la drépanocytose. Elle se produit lorsque l’enfant hérite d’un gène de la drépanocytose (S) de chaque parent. Les personnes atteintes de drépanocytose SS ont des globules rouges qui contiennent uniquement de l’hémoglobine S, ce qui peut provoquer des crises douloureuses et d’autres complications graves.
- Hétérozygotie composite S/C (drépanocytose SC) : cette forme de drépanocytose se produit lorsque l’enfant hérite d’un gène de la drépanocytose (S) d’un parent et d’un gène de la maladie de l’hémoglobine C (C) de l’autre parent. Les personnes atteintes de drépanocytose SC ont des globules rouges qui contiennent à la fois de l’hémoglobine S et de l’hémoglobine C. La drépanocytose SC est généralement moins sévère que la drépanocytose SS, mais elle peut toujours causer des crises douloureuses et d’autres complications.
- S/β0 ou S/β+ thalassémies (drépanocytose S-thalassémie) : ces formes de drépanocytose se produisent lorsque l’enfant hérite d’un gène de la drépanocytose (S) d’un parent et d’un gène de la thalassémie β (β0 ou β+) de l’autre parent. La thalassémie β est une autre maladie du sang qui réduit la production de l’hémoglobine. Les personnes atteintes de drépanocytose S-thalassémie ont des symptômes qui peuvent varier de modérés à sévères, en fonction du type de gène de la thalassémie qu’elles ont hérité.
Conséquences
Ces chaînes rigides déforment les globules rouges, leur donnant une forme de faucille ou de croissant. Ces globules rouges falciformes sont plus fragiles et moins souples que les globules rouges normaux, ce qui peut entraîner leur rupture (hémolyse) et une obstruction des petits vaisseaux sanguins.
De plus, les globules rouges falciformes ont une durée de vie beaucoup plus courte que les globules rouges normaux – environ 10 à 20 jours comparé à 120 jours pour les globules rouges normaux – ce qui peut entraîner une anémie. Enfin, l’obstruction des vaisseaux sanguins peut causer des dommages aux organes et des crises douloureuses, qui sont des symptômes courants de la drépanocytose.
Les personnes atteintes de drépanocytose sont extrêmement susceptibles aux infections. Plusieurs facteurs contribuent à cette susceptibilité accrue.
- Dysfonctionnement de la rate : la rate joue un rôle crucial dans la lutte contre les infections en éliminant les bactéries et autres pathogènes du sang. Chez les personnes atteintes de drépanocytose, la circulation du sang à travers la rate peut être entravée par les globules rouges en forme de faucille. Cette obstruction peut provoquer des dommages répétés et finalement permanents à la rate (une affection appelée asplénie fonctionnelle), réduisant ainsi sa capacité à combattre les infections.
- Hémolyse : l’hémolyse, ou la destruction prématurée des globules rouges, est un phénomène courant dans la drépanocytose. Cette hémolyse peut libérer des substances dans le sang qui interfèrent avec le système immunitaire et augmentent la susceptibilité aux infections.
- Infections opportunistes : les personnes atteintes de drépanocytose sont particulièrement vulnérables aux infections opportunistes, notamment celles causées par les bactéries encapsulées comme Streptococcus pneumoniae et Haemophilus influenzae.
Pour atténuer ce risque, les personnes atteintes de drépanocytose sont généralement traitées avec des antibiotiques préventifs dès le plus jeune âge, et elles reçoivent des vaccinations spécifiques pour prévenir les infections potentiellement graves. Malgré ces mesures préventives, les infections restent une cause majeure de morbidité et de mortalité chez les personnes atteintes de drépanocytose.
 Diagnostic
Diagnostic
Les personnes concernées
La drépanocytose est une maladie globale qui affecte des personnes dans le monde entier, mais sa prévalence est plus élevée dans certaines populations et régions.
Épidémiologie : la drépanocytose est souvent diagnostiquée chez les enfants, généralement à la naissance dans les pays où le dépistage néonatal de la drépanocytose est effectué. On estime que chaque année, environ 300 000 à 400 000 enfants naissent avec la drépanocytose dans le monde, la grande majorité d’entre eux étant en Afrique subsaharienne.
La drépanocytose est également courante parmi les populations des Antilles, d’Afrique du Nord et du bassin méditerranéen. Aux États-Unis, la drépanocytose est plus fréquente chez les Afro-Américains, touchant environ 1 sur 365 naissances.
Facteurs de risque : le facteur de risque le plus significatif pour la drépanocytose est l’héritage génétique. Comme la drépanocytose est une maladie autosomique récessive, une personne doit hériter de deux copies du gène de la drépanocytose (une de chaque parent) pour développer la maladie. Si les deux parents sont porteurs du trait drépanocytaire (c’est-à-dire qu’ils ont une copie du gène de la drépanocytose), chaque enfant a une chance sur quatre d’hériter de la drépanocytose.
Le risque est donc plus élevé dans les populations où le trait drépanocytaire est plus fréquent, y compris parmi les personnes d’origine africaine, des Antilles, de la Méditerranée, du Moyen-Orient et de l’Asie du Sud. Il convient de noter que bien que la drépanocytose soit plus courante chez les personnes d’origine africaine, elle peut affecter des personnes de toutes les origines ethniques.
Les signes
Chez les enfants atteints de drépanocytose, il est fréquent de constater une splénomégalie, ou une hypertrophie de la rate, due à la séquestration répétée des globules rouges dans cet organe.
Les complications
La drépanocytose est une maladie systémique qui peut affecter de nombreuses parties du corps, conduisant à une grande variété de symptômes et de complications.
Syndrome anémique : l’anémie est un symptôme courant de la drépanocytose, résultant de la destruction accélérée des globules rouges. Les symptômes de l’anémie peuvent inclure la fatigue, l’irritabilité, l’intolérance au froid, les palpitations, la pâleur, la dyspnée, les vertiges, les acouphènes, les flashs lumineux et les maux de tête. Parfois, l’anémie peut devenir plus sévère en raison de la séquestration des globules rouges dans la rate ou d’une infection par le parvovirus B19, qui peut temporairement arrêter la production de nouveaux globules rouges.
Phénomènes vaso-occlusifs : ces crises surviennent lorsque les globules rouges falciformes obstruent les petits vaisseaux sanguins, provoquant des douleurs osseuses et abdominales récurrentes, ainsi que le priapisme, une érection douloureuse et prolongée. De plus, la fièvre supérieure à 38,5 °C peut être un signe d’une crise vaso-occlusive ou d’une infection.
Infections : comme mentionné précédemment, les personnes atteintes de drépanocytose sont particulièrement susceptibles aux infections, qui peuvent parfois devenir fulminantes. Les complications infectieuses courantes comprennent l’angiocholite (inflammation des voies biliaires), la cholécystite (inflammation de la vésicule biliaire), les infections urinaires et le paludisme.
Complications neurologiques : les accidents vasculaires cérébraux (AVC) sont une complication grave de la drépanocytose, causée par le blocage ou la rupture des vaisseaux sanguins dans le cerveau. Les AVC peuvent provoquer une variété de symptômes, y compris des déficits moteurs ou sensoriels.
Atteintes ostéoarticulaires : les patients atteints de drépanocytose sont susceptibles de développer des ostéomyélites (infections osseuses) et des ostéonécroses aseptiques (mort des cellules osseuses due à un apport sanguin insuffisant), notamment de la tête fémorale ou humérale, qui peuvent conduire à des douleurs sévères et à une perte de fonction.
Ulcères cutanés et atteintes rénales : les ulcères cutanés, généralement sur les jambes, sont une complication fréquente de la drépanocytose. Les atteintes rénales sont également fréquentes et peuvent se manifester sous différentes formes, comme l’hyposthénurie (incapacité à concentrer les urines), l’énurésie (incontinence nocturne) et l’hématurie (présence de sang dans les urines).
Atteintes hépatiques : la drépanocytose peut provoquer diverses atteintes hépatiques, allant de la douleur abdominale aiguë à la cholestase (ralentissement ou arrêt du flux de bile) et à la fibrose hépatique.
Hypertension artérielle pulmonaire (HTAP) : l’HTAP est une complication grave de la drépanocytose, qui peut entraîner une insuffisance cardiaque droite et un risque accru de décès.
Complications cardiaques : en plus de l’HTAP, la drépanocytose peut également provoquer une ischémie myocardique (réduction de l’apport sanguin au muscle cardiaque), de l’hypertension, une cardiomyopathie dilatée (dilatation du cœur) ou une cardiomyopathie hypertrophique (épaississement du muscle cardiaque).
Complications ORL et ophtalmologiques : les patients atteints de drépanocytose peuvent également souffrir de vertiges, de surdité et de rétinopathie drépanocytaire, une affection qui affecte la rétine de l’œil et peut conduire à une perte de vision.
Ces complications, parmi tant d’autres, illustrent la complexité et la gravité de la drépanocytose, soulignant la nécessité d’une prise en charge multidisciplinaire et d’un suivi régulier pour les personnes atteintes de cette maladie.
Les examens
Biologie : Plusieurs tests de laboratoire sont utilisés pour diagnostiquer et surveiller la drépanocytose.
- NFS (Numération Formule Sanguine) : ce test mesure le nombre de différents types de cellules dans le sang, y compris les globules rouges, les globules blancs et les plaquettes. Dans la drépanocytose, l’anémie (un faible nombre de globules rouges) est courante. L’anémie est généralement normochrome (avec une couleur normale des globules rouges), et peut être normocytaire (avec une taille normale des globules rouges) ou macrocytaire (avec de grands globules rouges). C’est également un test régénératif, ce qui signifie que le corps produit plus de globules rouges pour compenser ceux qui sont détruits par l’hémolyse.
- Marqueurs d’hémolyse : ces tests mesurent les substances dans le sang qui augmentent lorsque les globules rouges sont détruits. Ces marqueurs peuvent inclure la bilirubine, l’haptoglobine, la lactate déshydrogénase (LDH) et les réticulocytes (jeunes globules rouges). Ces marqueurs sont généralement élevés dans la drépanocytose en raison de l’hémolyse accrue.
- Frottis sanguin : ce test examine les globules rouges sous un microscope. Dans la drépanocytose, les globules rouges peuvent prendre une forme de faucille ou de croissant en raison de la présence d’hémoglobine S. Cependant, tous les globules rouges ne sont pas en forme de faucille, et la proportion de globules rouges en forme de faucille peut varier en fonction de nombreux facteurs, y compris le taux d’oxygène dans le sang.
- Électrophorèse de l’hémoglobine : ce test sépare les différents types d’hémoglobine présents dans le sang. Dans la drépanocytose, l’électrophorèse de l’hémoglobine peut confirmer la présence d’hémoglobine S ou C et l’absence d’hémoglobine A, ainsi que la proportion d’hémoglobine A2 et F. L’hémoglobine F (fœtale) peut être augmentée dans la drépanocytose car elle n’est pas affectée par la mutation qui cause l’hémoglobine S ou C. L’hémoglobine A2 peut également être légèrement augmentée.
Les autres bilans
L’évaluation initiale de la gravité de la drépanocytose nécessite une série d’examens visant à établir l’ampleur de l’atteinte systémique de la maladie. Voici les examens typiques qui peuvent être effectués dans ce cadre :
Examens biologiques :
- NFS-Plaquette : pour évaluer la numération des cellules sanguines, y compris les globules rouges, les globules blancs et les plaquettes.
- Groupage sanguin, phénotype érythrocytaire, Recherche d’Agglutinines Irrégulières : pour identifier le type sanguin et détecter la présence d’anticorps irréguliers qui pourraient causer des problèmes lors d’une transfusion sanguine.
- Bilans ionique, phosphorémie, calcémie, hépatique, rénal, martial, lipidique, acide urique, Vitesse de Sédimentation : pour évaluer le fonctionnement des reins, du foie et le statut nutritionnel et inflammatoire.
- Recherche d’un déficit en G6PD et activité de la pyruvate kinase : pour identifier d’éventuelles conditions qui pourraient aggraver l’anémie hémolytique.
- Dosage de 25-OH D3 : pour évaluer le statut en vitamine D, qui est important pour la santé des os.
- Bandelette Urinaire : pour détecter la présence de protéines dans l’urine, un signe possible de lésion rénale.
- Électrophorèse des protides : pour évaluer les différents types de protéines dans le sang.
- Sérologies VHB, VHC, VIH, CMV, HTLV, Parvovirus B19, toxoplasmose et rubéole : pour détecter des infections qui pourraient aggraver la drépanocytose ou être dangereuses pour la patiente enceinte.
Imagerie :
- Radiographie du thorax, du rachis, des épaules, des hanches : pour détecter des anomalies osseuses ou thoraciques.
- IRM des hanches et des épaules : pour examiner plus en détail d’éventuelles anomalies osseuses.
- Échographie abdominale et cardiaque : pour évaluer le foie, la rate, le cœur et d’autres organes internes.
- AngioIRM cérébrale ou angioscanner cérébral, Échodoppler transcrânien : pour détecter d’éventuels problèmes de circulation sanguine dans le cerveau, comme un AVC.
Autres bilans :
- Exploration Fonctionnelle Respiratoire, Gazométrie artérielle, Test de marche sur 6min : pour évaluer la fonction pulmonaire et l’endurance physique.
- ECG : pour détecter des anomalies cardiaques.
- Oxymétrie nocturne et/ou polysomnographie nocturne : pour détecter des problèmes de respiration pendant le sommeil.
- Consultation ophtalmologique, Examen rétinien complet en ophtalmoscopie indirecte aux 3 miroirs, Angiographie à la fluorescéine : pour détecter des anomalies de la rétine qui pourraient affecter la vision.
- Consultation stomatologique : pour détecter des problèmes de santé bucco-dentaire, comme des ulcères buccaux ou une maladie des gencives.
- Consultation ORL : pour détecter des problèmes au niveau des oreilles, du nez et de la gorge.
Cette évaluation initiale de la gravité est essentielle pour guider le traitement de la drépanocytose, en identifiant les domaines de santé qui nécessitent une attention particulière.
 Le traitement
Le traitement
Étape 1 : prendre en charge
La prise en charge de la drépanocytose est généralement multidisciplinaire, nécessitant la contribution de divers professionnels de santé pour gérer les diverses complications de la maladie.
- Professionnels de santé de ville : ils jouent un rôle essentiel dans le dépistage initial de la drépanocytose, en particulier chez les nouveau-nés et les jeunes enfants. Ils peuvent également fournir des conseils de base sur la gestion des symptômes de la drépanocytose et orienter les patients vers des spécialistes appropriés.
- Médecin généraliste : il joue un rôle de premier plan dans le diagnostic initial de la drépanocytose, souvent en identifiant les symptômes caractéristiques tels que l’anémie, la fatigue et les crises douloureuses. Ils sont également souvent impliqués dans la gestion continue des symptômes et dans la coordination des soins avec d’autres spécialistes.
- Hématologue : les hématologues sont des médecins spécialistes du sang et sont généralement ceux qui confirment le diagnostic de drépanocytose grâce à des tests de laboratoire plus spécifiques. Ils jouent un rôle crucial dans la gestion des aspects plus complexes de la drépanocytose, tels que les transfusions sanguines et le traitement des complications graves.
- Centres de référence : ces centres offrent des services spécialisés pour la prise en charge de la drépanocytose, avec une équipe de professionnels de santé dédiée comprenant des hématologues, des psychologues, des travailleurs sociaux et d’autres spécialistes. Ils sont également souvent impliqués dans la recherche sur la drépanocytose et peuvent offrir l’accès à des essais cliniques et à des traitements expérimentaux.
Il est important de noter que la gestion de la drépanocytose nécessite une approche globale, tenant compte non seulement des aspects médicaux de la maladie, mais aussi de son impact psychologique, social et émotionnel sur le patient et sa famille. La prise en charge peut inclure des conseils sur la nutrition, l’activité physique, la gestion de la douleur, le soutien psychologique et l’éducation sur la maladie.
Étape 2 : soulager les symptômes
La drépanocytose peut provoquer une gamme de symptômes qui nécessitent une prise en charge spécifique.
Douleur : les crises douloureuses sont un symptôme fréquent de la drépanocytose, causées par la falciformation des globules rouges qui obstruent les petits vaisseaux sanguins. Il faudra prendre des anti douleurs adaptés.
Étape 3 : soigner au cas par cas
En plus du traitement symptomatique, certains traitements peuvent aider à réduire le nombre de crises et à retarder ou prévenir les complications de la drépanocytose. En plus du traitement de la drépanocytose, plusieurs autres mesures préventives peuvent être prises pour réduire les risques de crises et de complications.
Aller plus loin
Douleurs intenses, fatigue… Et si c’était la drépanocytose ? Découvrez les signes pour mieux comprendre et gérer cette maladie.












Laisse ton commentaire
Vous devez être connecté pour poster un commentaire.